Содержание:
- 1 Что такое витилиго
- 2 Причины витилиго
- 3 Типы кожных кератозов
- 4 Стадии витилиго
- 5 Признаки рака гортани и голосовых связок
- 6 Симптоматика
- 7 Диагностика витилиго
- 8 Анализ на мутацию генов и рак молочной железы
- 9 Лечение болезни
- 10 Лечение народными средствами в домашних условиях
- 11 Лечение базалиомы мазями и модификаторами
- 12 Лечение витилиго в домашних условиях
- 13 Профилактика и прогнозы
- 14 Профилактика рака прямой кишки: диета и питание
Что такое витилиго
Первое место среди злокачественных новообразований в России занимает злокачественный рак груди, который уносит тысячи жизней молодых и активных женщин. По разным данным, в год заболевают 400-600 тыс. женщин. С возрастом вероятность заболевания увеличивается.

Вероятность рака груди постоянно возрастает с возрастом женщины.
В таблице ниже можно посмотреть, как влияет на рак груди возраст представительницы прекрасного пола:
Возраст | Количество человек |
25 | 1 из 19000 |
30 | 1 из 2500 |
35 | 1 из 622 |
40 | 1 из 217 |
45 | 1 из 94 |
50 | 1 из 50 |
55 | 1 из 33 |
60 | 1 из 24 |
65 | 1 из 17 |
70 | 1 из 14 |
75 | 1 из 11 |
Сейчас многие женщины увлекаются гормональными препаратами, в том числе противозачаточными. Это увеличивает риск заболевания.
Данная группа рак груди рискует заполучить уже в возрасте 40 — 45 лет. Аборты наносят огромный вред женскому организму в целом и молочной железе в частности.
Как только женщина забеременела, в молочной железе образуются и постепенно развиваются клетки, предназначенные производить молоко.
В последнее время в мире появилось новое течение, связанное с использованием стволовых клеток, обладающих неспецифической активностью и способностью активизировать клетки органов, в которые они вводятся.
Давайте рассмотрим, что такое стволовые клетки в организме человека и за какие функции они отвечают на природном уровне. «Стволовая клетка» — это сборный термин, объединяющий несколько вещей, мало связанных друг с другом.
Общей для всех стволовых клеток является способность специализироваться в различные типы клеток. В некоторых вариантах (как, например, в случае с эмбриональными стволовыми клетками) эта способность распространяется вообще на все, что есть в организме: из одной оплодотворенной яйцеклетки в конечном итоге получаются и мышцы, и мозг, и кожа.
В других случаях стволовые клетки могут давать начало только определенным типам тканей. Например, стволовые клетки крови в костном мозге дают начало и красным кровяным тельцам (эритроцитам) и, например, лимфоцитам, но вот сетчатку глаза или селезенку из них вырастить не получится.
Считается, что пересадка стволовых клеток из костного мозга после радио- или химиотерапии — на сегодняшний день самый надежный метод борьбы со многими формами рака крови.
Одной из основных проблем этого подхода является сложность размножения таких стволовых клеток: у здорового человека их количество мало меняется. Исследователи из Университета Пенсильвании открыли механизм, благодаря которому стволовые клетки в костном мозге поддерживают свое количество неизменным.
Последнее время все больше появляется научных работ, посвященных стволовым клеткам. Одни ученые печатают из них трехмерные структуры на 3D-принтерах.
Другие выращивают на их основе зубы, почки, печень и даже «мини-мозги». Третьи разрабатывают методы, позволяющие одним щелчком превращать стволовые клетки в нервные.
Стадии рака печени выделяют в зависимости от размеров опухоли и степени ее распространения.
Ниже предложено описание каждой из них:
I стадия. Имеется одна опухоль, которая не прорастает в кровеносные сосуды. Опухоль может иметь различные размеры.
II стадия. Опухоль проросла в кровеносные сосуды, либо имеется несколько опухолей, размеры которых не превышают 5 см. Выявив симптомы рака печени на ранней стадии, лечение нужно начинать незамедлительно.
III стадия подразделяется на III — a, III — b и III — с.
III-a стадия означает, что имеется несколько опухолей, размеры которых превышают 5 см; либо одна опухоль, которая проросла в главную ветвь крупной вены (воротной или печеночной).
III-b стадия означает, что опухоль печени проросла в другой орган (кроме желчного пузыря), либо опухоль проросла внешнюю оболочку (капсулу) печени.
III-c стадия означает, что опухоль распространилась на ближайшие лимфатические узлы. При этом она может быть как одиночной, так и множественной.
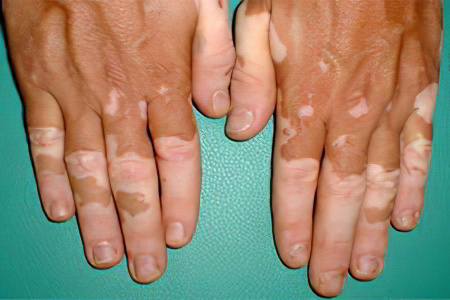
Витилиго — это кожное заболевание, которое проявляется в виде светлых пятен на поверхности кожи. Появление его симптомов связано с разрушением пигмента меланин. К сожалению, на сегодняшний день оно еще довольно плохо изучено.

Витилиго подвержены все расы и нации Земли, вне зависимости от цвета их кожи и места проживания. Отсутствие влияния географического фактора на развитие болезни подразумевает собой наличие определенного процесса, вызывающего ее появление.
В связи с малой изученностью заболевания выявить предрасположенность к витилиго представляется довольно сложным.
Чаще всего заболевают люди в возрасте от 10 до 30 лет.
Те, кто имеет более темную кожу, страдают от этого заболевания в большей степени, так как оно доставляет и физический дискомфорт, и моральное отчуждение со стороны окружения человека. Этот психологический фактор вызывает комплексы, порождающие уныние.
Витилиго (лейкодерма, «песь», болезнь белых пятен) — это дерматологическое заболевание, проявляющееся в виде пятен на теле из-за исчезновения в этих участках пигмента меланина.
Пятна появляются на коже, на волосистой части и слизистых оболочках. По статистике витилиго болеет 1% населения Земли.
Витилиго развивается независимо от возраста и пола, но чаще им болеют в возрасте 15-35 лет. С витилиго не рождаются, но вероятность наследственной передачи болезни 10-30%.
Витилиго нельзя заразиться.
В 95% случаев заболевание переходит в хроническую форму и доставляет эстетический дискомфорт, провоцирует стресс. Витилиго не угрожает жизни человека, но при его появлении стоит задуматься, здоровы ли внутренние органы и эндокринные железы.
Причины витилиго
Развитию витилиго предшествуют такие факторы:

Говорить о причинах витилиго можно только приблизительно, на уровне предположений, которые более-менее подтверждаются. Изменения в коже происходят от снижения темпа ферментативных реакций, которые определяют выработку меланина.
Нарушается меланогенез, снижается активность тирозинаны. Отмечается отрицательная реакция ДОФА.
При этом сохраняется норма в количестве меланоцитов.
Этиология базалиомы до сих пор не ясна. Предполагается, что она растет из стволовых клеток, расположенных в защищенных, богатых сосудами и хорошо иннервированных анатомических участках, таких как место соединения мышцы, поднимающей волос, и наружного корневого влагалища.
В соответствии с одной из гипотез, образование опухоли, вызванное местными канцерогенами, зависит от цикла роста волос, поскольку в фазе телогена накопление канцерагенов в волосах в 10 раз выше, чем в фазе анагена.
Важная роль в патогенезе базалиомы УФИ (в первую очередь УФ-В) подтверждается не только преимущественным расположением опухоли на открытых, поврежденных светом участках кожи, но и особой предрасположенностью к ней людей с фенотипом кожи I, II.
Статистика причин рака: по числу как заболевших, так и умерших на первом месте стоит рак легкого. Второе место статистика больных раком в структуре заболеваемости злокачественными опухолями в мире занимает рак молочной железы, а по смертности — пятое место.
На третьем месте по заболеваемости, согласно статистике заболевших раком, стоит рак толстой кишки, а по числу умерших рак толстой кишки занимает четвертое место.
На четвертом месте по заболеваемости стоит рак желудка, хотя по смертности рак этой локализации занимает второе место.
По числу заболевших злокачественными опухолями на пятом месте стоит рак печени, по смертности умерших от рака, поражение печени занимает третье место.
С развитием медицинских и биологических наук все большее значение при изучении причины появления онкологии отводится вирусам. В онкологии сформировалась вирусная теория рака, основанная на современных достижениях вирусологии, выявивших присутствие вирусов в целом ряде злокачественных опухолей.
Могут ли вирусы вызывать рак и каким образом они это делают? Среди них рак шейки матки — одна из самых распространенных опухолей. Нобелевскую премию в области биологии и медицины в 2008 году получил Гарольд Цурхаузен.
Он доказал, что рак может быть вызван вирусом, и показал это на раке шейки матки. По сути в рассматриваемом примере, рак это вирус, который поражает здоровые клетки тканей шейки матки.
В постановлении Нобелевского комитета сказано, что это открытие, сделанное 20 лет назад, имеет огромную важность. К моменту вручения Нобелевской премии сделана первая в мире прививка от рака шейки матки.
Мало кто знает, что сама по себе теория вирусной природы рака родиной своей имеет Россию.
Первым в мире открыл вирусную природу рака советский ученый Лее Зильбер, он сделал это открытие в тюрьме. Его теория о том, что вирусы вызывают рак, была написана на крошечном клочке папиросной бумаги и передана на свободу.
В тот момент семья ученого находилась в концлагере в Германии. Его сын — известный ныне профессор Федор Киселев вместе с Цурхаузеном занимался исследованием вируса папилломы человека, вызывающего рак шейки матки.
Это привело к созданию профилактической вакцины против вируса папилломы человека или прививки от рака. Сегодня эта вакцина есть в России.
Не все вирусы провоцирующие рак, известны современной науке, изучение продолжается.
Она должна вводиться превентивно, поскольку это заболевание передается половым путем, до начала половой жизни. Тем, у кого уже есть рак, эта вакцина не помогает.
Во многих странах мира эта прививка делается бесплатно, так как спасает женщин, экономя гигантские средства для государства, ведь лечение рака стоит безумных денег.
JI. Пфейфер выдвинул положение: рак — заболевание, вызываемое паразитом.
В 1893 году Лдамкевич выставил положение: «Раковая клетка сама является паразитом». Паразитарная теория рака заключается в следующем: автор различает три вида раковых клеток: юные, зрелые и старые, которые не отличаются от эпителиальных клеток в изолированном состоянии, но сильно отличаются в конгломерате по величине, расположению, соединению.
Особенно резкое отличие между ними биологического и физиологического характера: способность инфильтративного и периферического роста и способность вырабатывать токсин, который при пересадке кусочка опухоли в мозг кролика вызывает смерть последнего.
В результате автор пришел к выводу, что паразиты и рак действуют слаженно, в раковой ткани имеется яд, особенно сильно действующий на нервную систему.
Все эти морфологические и биологические особенности позволили ученому трактовать раковую клетку как чуждого организму паразита.
Паразиты как причина рака рассматривались и немецким профессором Р. Кох, наблюдая опухолевые клетки в живом состоянии, он отмечал, что они обладают способностью амебовидного движения.
Советский профессор М. М.
Невядомский, изучая опухоли, видел, что они отличаются от нормальных тканей, которым присущи комплексность, полярность, неподвижность расположения, размножение в базальном слое и прочее.
А для опухолей характерны: автономный, неограниченный деструктивный рост, метастазирование и рецидивирование. Паразиты вызывают рак с целью освоения новых «территорий» и получения всего необходимого для своей жизнедеятельности.
Она похожа на микропаразита, так как имеет цикличность развития, термостабильность, способность выделять токсические вещества и т.д. Это утверждение особенно справедливо для онкобольных в III и IV стадиях, да особенно при наличии метастазов, которые выделяют очень токсические яды, вызывающие сильнейшие боли, купируемые только сильнодействующими лекарствами.
Раковая клетка не образует тканей и не обладает их свойствами Если за рубежом введение таких лекарств не составляет проблем, то в России дело обстоит иначе.
М. М. Невядомский считал, что опухолевая клетка является клеткой простейшего, по своему циклу близко стоящего к классу хламидий. А опухоль — это колония микропаразитов, точное отнесение которых к определенному классу потребует еще много времени и усилий.
Известная в России врач, кандидат медицинских наук Ольга Ивановна Елисеева, на основании своего почти 40-летнего опыта клинической и научно-исследовательской работы и опыта таких же неординарных врачей-исследователей и других ученых смежных специальностей пришла к выводу, что рак — это конгломерат всевозможных паразитов: микробов, вирусов, грибов, простейших.
Грибы, выделяя наружные и внутренние токсины, изменяют обмен и структуру пораженного органа. С приходом в этот конгломерат гриба несовершенного вида микозис фунгоидес процесс приобретает злокачественный характер.
Размножается этот гриб и делением, и спорами, и почкованием. Мелкие споры током крови быстро разносятся в другие органы.
Процесс прогрессирует, активно распространяется в различные ткани, и болезнь принимает смертельный характер. Раковая опухоль — это грибница, на которой эти паразиты развиваются.
Согласно теории немецкого ученого Эндерлейна, все теплокровные животные, в том числе и человек, изначально инфицированы РНК и ДНК всех микроорганизмов. При благоприятных для них условиях они начинают развиваться от примитивных форм к высшим и переходить одна в другую.
Следующая классификация микропаразитов была сделана доктором X. Кларк и заинтересовала научную медицинскую общественность многих стран (труды Кларк переведены на немецкий, японский и другие языки).
Микропаразитом, вызывающим раковое заболевание, по мнению Кларк, является кишечная трематода, принадлежащая к типу плоских червей. Если убить этого паразита, развитие ракового процесса остановится немедленно.
Второй составляющей ракового процесса Кларк называет наличие в организме пропилена или бензола, содержащих в своем составе соединения тяжелых металлов и другие токсины.
Для того чтобы клетки начали делиться — этот фактор называется ортофосфатированием (начальная стадия рака), необходимо в организме накопить определенное количество пропилового спирта, пропилена (или изопропилена).
Все 100% исследованных доктором Кларк пациентов имели эти две составляющие — пропилен и трематоду.
Рак печени — это тяжелое заболевание пищеварительной системы, которое характеризуется развитием в печени злокачественной опухоли. Оно встречаются сравнительно редко, и составляет лишь около 0,7 % от общего числа всех новообразований.
В настоящее время точные причины развития рака печени не известны, однако можно выделить некоторые наиболее часто встречающиеся факторы риска:
- хронический вирусный гепатит В и гепатит С (доказано, что возбудители вирусных гепатитов вызывают мутации печеночных клеток и способствуют их превращению в раковые);
- хронический алкоголизм, алкогольный гепатит, цирроз печени;
- употребление в пищу продуктов, содержащих афлатоксин В1 (вещество, которое вырабатывается плесневым грибом «Aspergillus flavus», размножающимся при неправильном выращивании, переработке и хранении в рисе, пшенице, сое, кукурузе, арахисе). Афлотоксин также содержится в молоке и мясе домашних животных, питающихся зараженными продуктами.
Различают два вида рака печени: первичный (около 25 % случаев) и вторичный (около 75 %).
Первичный рак печени может развиваться из:
- клеток печени (гепатома);
- клеток желчных протоков (холангиокарцинома);
- незрелых гепатоцитов (гепатобластома);
- сосудов печени (ангиосаркома).
Современной медициной онкология молочной железы изучена достаточно хорошо. Основными причинами онкологии молочной железы являются гормональные нарушения, которые провоцируются факторами риска. К ним относятся:
Витилиго не врожденная патология, это заболевание, которое начинает проявлять себя под рядом внешних и (или) внутренних факторов:
1. Сбои в работе иммунитета, когда нарушается тканевый обмен и организм ошибочно начинает уничтожать свои клетки, принимая их за враждебные.
2. Наследственность. Исследования американских ученых выявили общий генетический дефект в нескольких поколениях семей со случаями витилиго.
Их открытие также подтверждает, что у темноглазых людей болезнь проявляется гораздо чаще, чем у людей со светлой радужной оболочкой (голубой, серой, зеленой).
3. Гормональные нарушения. Сбои в работе организма и патологии обмена веществ вызывают ахромию из-за выплеска или снижения жизненно важных веществ.
4. Травмы. Обширные ранения, ушибы, обморожения и ожоги могут спровоцировать гибель эпидермиса, в результате пораженный участок утрачивает нормальные функции (теплорегуляции и защиты) и изменяет цвет.
5. Болезни печени и пищеварительного тракта. Застойные явления и замедление усвоения питательных веществ отрицательно сказываются на состоянии кожи и способствуют развитию ее заболеваний.
6. Воздействие химических веществ (лекарств, косметики, гигиенических средств ухода, парфюмерии, бытовой химии). В этих случаях витилиго развивается в ответ на раздражающие вещества и их вредные (или неподходящие для кожи) составляющие.
К провоцирующим факторам проявления ахромии относят:
- физические травмы;
- инфекционные и (или) хронические болезни;
- психоэмоциональные потрясения и сильные стрессы.
Болезнь имеет сложный механизм развития, поэтому ее причины и лечение находятся строго в компетенции врачей (дерматологов, иммунологов, эндокринологов и др.).
На сегодняшний день причины витилиго достоверно не установлены, а значит об эффективном и полноценном лечении говорить не приходится. В основном методика лечения включает фотохимиотерапию, а также прием витамина Е и методы иглорефлексотерапии в комплексной терапии.
Оттенок кожи человека определяется сочетанием 4-х пигментов: меланином — придает коричневый оттенок, каратином — добавляет желтый, гемоглобином — красный, гемоглобином восстановленным — синий. Меланин образуется в меланоцитах — клетках, содержащих специальные ферменты. Меланоциты находятся в глубоких слоях дермы; их количество у всех людей приблизительно одинаково, однако количество ферментов в меланоцитах у каждого человека разное. Оттенок кожи у здорового человека зависит от множества факторов:
- принадлежность к расе;
- наследственность;
- климатические условия в зоне обитания;
- возраст;
- обмен веществ и пр.
Механизм развития (патогенез) витилиго плохо изучен; принято считать, что заболевание развивается под воздействием внутренних или внешних неблагоприятных факторов. Таким образом, витилиго относится к приобретенным первичным дисхромиям кожи.
Типы кожных кератозов
Наиболее признанной является классификация, предложенная W. F
Lever, согласно которой в зависимости от типа комплексирования клеток и направления их дифференцировки все базалиомы разделены на три группы: дифференцированные, недифференцированные и особые формы.
К дифференцированным формам автор относит кистозные, аденоидные, кератотические, гранулярные и адамантиноподобные новообразования, а к недифференцированным — солидный, пигментный, склеродермоподобный (морфеа) и поверхностный варианты.
Отдельно автор выделяет фиброэпителиальный, базосквамозный базально-клеточный рак и «смешанный» вариант.
В России обычно пользуются классификацией А. К
Апатенко (1973), которая в значительной степени перекликается с классификацией Lever, хотя и имеет ряд особенностей. Определенный интерес представляет классификация, предложенная T.
R. Wade и А.
В. Ackerman, в которой выделено 26 самостоятельных гистологических вариантов базалиомы, не объединенных в какие-либо группы.
В 1991 г. L.
Описывая, как выглядит базалиома кожи, автор выделил четыре гистологических подтипа базалиномы (поверхностный, нодулярный, микронодулярный и агрессивно-растущий) с учетом характера роста, формы, размера опухолевых комплексов и рельефа их границ, наличия палисадообразного расположения клеток, образования тяжей или цугов из опухолевых клеток, типа стромы и эпителиально стромальных взаимоотношений, глубины инвазии и клеточного полиморфизма.
Lowe предложил свою классификацию, основанную, главным образом на морфологических признаках, имеющих прогностическое значение По мнению L. Lowe, подобное разделение имеет принципиальное значение, так как гистологическое строение опухоли определяет ее биологическое поведение и имеет прогностическое значение, а следовательно, влияет на тактику лечения.
Наиболее часто гистологически базалиома представляет собой солидный тип опухоли и состоит из тяжей и ячеек различной формы и величины, компактно расположенных базалоидных клеток, напоминающих синцитий.
Поверхностный мультицентрический тип проявляется множественными -солидными клеточными тяжами, как бы «сползающими» с базальных слоев эпидермиса в поверхностные участки дермы.
Пигментный тип характеризуется большим количеством меланоцитов между опухолевыми клетками. Выделяют также базалиомы с железистой, пелоидной, сальной, плоскоклеточной дифференцировками.
Особыми типами являются склеродермоподобный тип «морфеа» с развитием склерозированной соединительной ткани и фиброэпителиальный тип, при котором в дерме обнаруживаются узкие и длинные тяжи базалоидных клеток, окруженные мукоидно-измененной стромой с большим количеством фибробластов.
Серьезным фактором, определяющим успех лечения, является ранняя диагностика. И здесь, дорогие читатели, нельзя уповать на авось, вы сами должны заботиться о своем здоровье, главное — не надо бояться идти к врачу.
Рак молочной железы диагностируется еженедельным самоосмотром и самопальпацией груди, а также маммографией (лучше всего — сочетанием этих двух методов).
По последним данным, метод самообследования груди не является эффективной диагностикой, так как позволяет заметить образования лишь от 0,5 мм, что соответствует II—III стадиям рака, а в этих случаях терапия будет малоэффективна.
Методы диагностики рака позволяют обнаруживать опухоли гораздо раньше.
Рак яичек можно диагностировать на ранней стадии самопроверкой яичек, поэтому она рекомендована мужчинам, в семье которых были случаи рака. Американская урологическая ассоциация рекомендует ежемесячный самоосмотр всем молодым мужчинам.
Высокоинтенсивный сфокусированный ультразвук (HIFU) — для разрушения опухоли.
Витилиго наблюдается у 1% населения и делится на несколько типов в зависимости от места поражения и цвета пятен.
По окраске пятен:
- Трехцветная – на переходах пигментированного участка имеется контур, а пятно имеет три цвета
- Четырехцветная – пятно имеет четыре перехода, разделенные контуром с выраженной пигментацией
- Воспаленная – пятно имеет воспаленные переходы с контуром, который выражается поднятой кожей.
Также существуют случаи появления пятен с голубоватым оттенком.
Виды витилиго в зависимости от локализации:
- Очаговая форма, которая в свою очередь разделяется на три подвида
- Фокалный – в одной части тела имеется одно или несколько пятен
- Сегментарный – расположение пятен построено в направлении нервов или нервных сплетений
- Слизистый – поражаются только слизистые оболочки
- Генерализованная форма, включающая три типа разновидности
- Акрофасциальный – поражение дистальной части конечностей
- Вульгарный – пятна беспорядочно разбросаны по всему кожному покрову
- Смешанный – разные виды присутствуют в одном месте
- Универсальная форма, при которой практически полностью отсутствует пигментация кожи
При этом также дерматологами различается два вида витилиго:
- А – любая форма болезни, в ходе которой не нарушается симпатическая система
- В – депигментация по направлению нервов и нарушение функциональности симпатической нервной системы

Виды витилиго
Клиницисты выделяют несколько разновидностей заболевания, в зависимости от цвета сформированных пятен, а также их распространённости по телу.
По распространённости:
- локализованная форма. Подразделяется на три подвида: сегментарное расположение (пятна локализуются только на одной половине тела), фокальное (наблюдается всего пару депигментированных участков), слизистое (пятна проявляются только на слизистых оболочках);
- универсальна форма. В этом случае пигмент теряет до 80% всей поверхности кожного покрова;
- генерализованная форма. Имеет три подвида: вульгарное расположение (симметричное проявление участков депигментации), акроцифальное (на коже конечностей и лица), смешанное.
По цвету депигментированных участков:
- голубое. Депигментированный участок кожи приобретает голубой оттенок;
- воспалённое. По краям пятна можно заметить появление воспалённой границы;
- трёхцветное. В этом случае депигментированный участок ограничивает переходная зона, имеющая оттенок немного светлее, чем здоровая кожа;
- четырехцветное. Указанные выше три цвета дополняются зоной, имеющей более насыщенную пигментацию, нежели здоровая кожа.
Стадии витилиго
Стадия 0 | Tis | N0 | МО |
Стадия 1 | Т1 | N0 | МО |
Стадия II | Т2 | N0 | МО |
Стадия III | T1—2 | N1 | МО |
Стадия IVA | T1-3 | N2 | МО |
Т4а | N0, N1, N2 | МО | |
Стадия IVB | Любая T | N3 | МО |
Т4b | Любая N | Любая М | |
Стадия IVC | Любая Т | Любая N | М1 |

Дифференциальный диагноз плоскоклеточного рака полости рта проводится с лейкоплазией, красным плоским лишаем и другими опухолями, дифференциальный диагноз плоскоклеточно рака языка проводится с гуммой, а также с доброкачественными и злокачественными опухолями языка.
Основной метод лечения плоскоклеточного рака языка и слизистой полости рта — лучевая терапия, реже он используется в сочетании с оперативным вмешательством или в комбинации с хирургическим лечением и химиотерапией.
Современная диагностика рака позволяет выявлять онкологический процесс в 100% случаев. Рак — это длительный многостадийный процесс.
Известно, что до достижения опухолью легкого, желудка или молочной железы размера 1-1,5 см в диаметре проходит 5-10 лет. Таким образом, большинство опухолей закладывается в 25-40 лет.
Чтобы защитить организм, мы обязаны правильно питаться и делать профилактику.
Интенсивность и характер роста опухоли предсказать трудно, этот процесс зависит от многих факторов: от организма заболевшего, сопротивляемости ткани, особенности данной опухоли.
В зависимости от этих и многих других факторов опухоль может в течение нескольких недель увеличиться вдвое. Иногда на это требуются многие месяцы и годы.
Предусмотреть темп роста опухоли трудно. Известны факторы, ускоряющие его: чрезмерное пребывание на солнце, тепловые процедуры, травматизация, физиотерапевтические процедуры (кварц, УВЧ, и др.
), угнетенное состояние больного, страх. Чем позднее начато лечение, тем труднее излечение.
При I стадии можно достигнуть полного излечения. При IV стадии рака процент излечимости почти нулевой.
Своевременное обращение к врачу, тщательный сбор анамнеза, проведение внимательного осмотра пациента часто способствуют диагностике рака на ранних стадиях, поддающихся лечению. Особое внимание следует уделять выявлению предопухолевых заболеваний (пигментная ксеродермия, эритроплазия Кейра, меланоз Дюбрея, врожденный множественный полипоз толстой кишки), наличие которых предполагает как лечение, так и постоянный контроль за состоянием здоровья больного. Для выявления опухоли применяются все доступные диагностические методы, коими ранняя диагностика рака обладает, например:
- Физикальное обследование пациента.
- Рентгенография, компьютерная томография, магнитно-резонансная томография (МРТ).
- Общий, биохимический анализы крови, выявление опухолевых маркеров в крови.
- Пункция, биопсия с морфологическим исследованием.
- Эндоскопия (ЭГДС, цистоскопия, бронхоскопия и т. д.).
- Для окончательной диагностики злокачественных опухолей используется биопсия — взятие образца ткани на анализ
К сожалению, некоторые больные попадают впервые к врачу с картиной относительно запущенного РТК. Наиболее часто у них выявляют такие симптомы рака толстой кишки: боль в животе, нарушение функций кишки (в частности запоры), кишечное кровотечение.
Симптомы рака гортани разных стадий проявляются по-разному. На начальной стадии рака гортани имеется опухоль или язва, которая ограничена слизистой оболочкой либо подслизистым слоем и не занимает целиком один из отделов гортани.
Подвижность голосовых складок и черпаловидных хрящей 1 стадии рака гортани сохраняется, метастазов нет.
Когда наступает 2 стадия рака гортани, опухоль или язва уже занимает какой-либо из отделов гортани целиком, но за его пределы не выходит. Подвижность гортани опять же сохраняется, и метастазы не определяются.
Стадии рака молочной железы имеют важное диагностическое значение в плане назначения соответствующего метода терапии. Различные стадии рака молочной железы прогноз для жизни женщины могут давать от резко негативного до полностью благоприятного.
Стадии также подразделяются на степени рака молочной железы, которые обозначаются начальными буквами латинского алфавита.
Подразделение происходит на основе базовых исследований, и включает в себя размеры опухоли, наличие метастазов, общую клиническую картину:
- 1 стадия рака молочной железы характеризуется минимальными размерами узлового новообразования, которое не превышает в диаметре 20 мм, метастазов нет, прогноз — благоприятный для полного выздоровления;
- рак молочной железы 2 стадии устанавливается при диагностике опухоли с размерами от 20 до 50 мм, метастазирование в региональные подмышечные лимфатические узлы, прогноз — благоприятный при раннем начале лечения;
- 3 стадия рака молочной железы имеет неблагоприятный прогноз для жизни за счет больших размеров новообразования (более 50 мм) и многочисленных метастазов во внутренние органы и кости;
- 4 стадия рака молочной железы отличается кахексией, общим истощением, резким снижением иммунитета, за счет этих факторов наблюдаются тотальные метастазы во всех органах и системах, прогноз — резко неблагоприятный, выживаемость составляет не более 10 % от общего числа больных.
Диагноз рак молочной железы 3-я стадия автоматически устанавливается всем пациенткам с диффузными, псевдовоспалительными и панцирными формами онкологии.
В настоящее время лечение рака молочной железы всегда начинается с хирургической операции по удалению пораженного участка ткани. Это связано с тем, что лучевому и радиологическому воздействию, так же как и химиотерапии, подобные онкологические новообразования поддаются очень трудно.
Эти методики не дают должного результата при лечении рака молочной железы на любой стадии.
Стадии лечения рака молочной железы включают в себя:
1. непосредственное хирургическое вмешательство, в ходе которого может быть выполнена как частичная резекция ткани, так и тотальное удаление железы в совокупности с подмышечными лимфоузлами и подкожной жировой клетчаткой;
2. последующее применение сочетанных методов радиологического, лучевого или химического воздействия;
3. длительный период реабилитации, в течение которого необходимо восстановить иммунитет и проводить противорецидивное лечение;
4. протезирование молочной железы;
5. диспансерное наблюдение у онколога на протяжении 10 — 15 лет с ежегодным проведением маммографии оставшейся молочной железы.
В последнее время эффективным дополнительным методом лечения рака молочной железы признана гормональная терапия с целью замещения недостаточного уровня прогесторона и экстрогена. У таких пациенток рецидивы онкологии наблюдаются почти в 4 раза реже.
На последней стадии лечение рака молочной железы может быть сведено к ведению обезболивающей терапии и обеспечению соответствующего ухода за умирающей пациенткой. Проводить оперативное вмешательство в этом случае уже не целесообразно.
Процесс значительного роста размеров пятен, увеличение пятна или резкое появление новых. Медленно прогрессирующая болезнь считается нормальным развитием патологии, но развитие может быть и молниеносным. В таком случае увеличение количества происходит в течении нескольких недель.
Процесс образования единичных пятен. Возможно дальнейшее развитие прогрессирующей формы, стабильной или стадии восстановления.
Характеризуется одним пятном со стабильным состоянием. Пятно в течение долгого времени не увеличивается, и нет появления новых пятен.
В некоторых случаях, зависимо от характера болезни, возможно восстановление пигментации кожи. Чаще всего происходит при необусловленном ничем появлении пятен, которое могло быть вызвано лекарственными препаратами.
После прекращения приема препарата, токсины выводятся из организма, и происходит регенерация кожи.
Клиницисты выделяют несколько стадий в прогрессировании такой болезни:
Первоначальными симптомами витилиго чаще всего становятся белые пятна на коже, которые поражают в большинстве случаев:
- участки вокруг рта, носа и глаз;
- тыльную сторону рук и ног, локти и колени;
- область ягодиц и паха.
- Начальная. Характеризуется наличием одного или нескольких пятен небольшого размера. Особого дискомфорта на этой стадии больной не ощущает.
- Прогрессирующая. Происходит появление новых пятен, возврат старых образований. Прогрессирование болезни идет в медленном темпе. Существует также витилиго, характеризующееся быстрым развитием, но такое течение болезни встречается намного реже.
- Стабильная. Пятна не исчезают, но и не меняют своих размеров. Состояние больного не обострено и внушает надежду на быстрое выздоровление.
- Репигментация. Представляет собой исчезновение пигментных пятен. Довольно редкое явление при этом дерматологическом заболевании.
1. Начальная стадия — появляется 1 очаг обесцвечивания. В зависимости от особенностей течения заболевание переходит в стационарную или прогрессирующую стадию.
2. Стационарная стадия характеризуется одним очагом, который в течение 6 месяцев — 10 лет не увеличивается в размерах; новые очаги не образуются.
3. Прогрессирующая стадия — увеличение размеров обесцвеченного пятна и/или появление новых пятен в течение 3-х месяцев.
Признаки рака гортани и голосовых связок
Эритроплазия Кейра – довольно редкое заболевание, являющееся раком IN SITU головки полового члена. Встречается, как правило, у необрезанных мужчин пожилого возраста. В ткани опухоли обнаруживаются ВПЧ-8, 16, 18, 39, 51.
Клинически и гистологически имеет много общего с болезнью Боуэна, но тенденция к озлокачествлению выше: до 30% случаев трансформируется в плоскоклеточный рак, который в 20% метастазирует.
Клинически болезнь Кейра — это бессимптомная, мягкая, слегка инфильтрированная, чётко отграниченная, красная бляшка неправильной формы с гладкой или бархатистой поверхностью, встречающаяся на слизистых оболочках, особенно часто на головке полового члена, реже — в венечной борозде или внутреннем листке крайней плоти.
Такому опасному заболеванию горла, как рак гортани, способствуют курение, а также злоупотребление алкоголем. Причинами рака гортани также могут быть различные хронические воспалительные процессы.
Злокачественные опухоли гортани преимущественно встречаются у мужчин среднего и в первую очередь пожилого возраста, но есть случаи болезни и у молодых людей. Этиодогия не установлена окончательно. Но все же несомненна отрицательная роль различных раздражающих факторов внешней среды.
Весьма уязвимым местом в нашем организме является пресловутый «мешок», в который собираются остатки переваренной пищи — прямая кишка.
Рак молочной железы симптомы может давать лишь на поздних стадиях. Первые признаки рака молочной железы можно обнаружить лишь при постоянном проведении самоконтроля за состоянием груди.
Симптомы рака молочной железы могут иметь различия в зависимости от формы развивающейся онкологии. Наиболее часто диагностируются:
1. узловая и фиброматозная форма с образованием отграниченного уплотнения ткани с диаметром пораженного участка не более 50 мм;
2. диффузная форма, протекающая наиболее стремительно и имеющая симптомы разлитого воспалительного процесса по типу рожи, гнойного мастита или гангрены;
3. панцирная форма рака молочной железы с наружными проявлениями в виде диффузного новообразования, покрывающего плотной коркой всю поверхность груди.
Как бы это ни звучало странно, но наибольшие затруднения в диагностике представляет собой диффузная псевдовоспалительная форма рака молочной железы. Её симптомы очень бурные:
- резкое повышение температуры тела до экстремально высоких цифр в 39 — 40 градусов по Цельсию;
- плохое самочувствие, слабость, мышечные боли, головокружение;
- сильная отечность и гиперемия в области одной молочной железы (грудь может увеличиваться в 2 и более раз);
- выделение гноя из сосков (могут быть с примесью крови).
Все эти симптомы рака молочной железы в диффузной форме дают возможность врачу поставить неверный диагноз и назначить антибактериальное лечение по схеме терапии рожистого процесса или гнойного мастита. К сожалению, такая тактика может привести к гибели пациентки.
Наиболее достоверны первые признаки рака молочной железы в панцирной форме. Это достаточно быстрый процесс образования плотной корки, которая захватывает всю поверхность молочной железы и стягивает её с уменьшением объема.
Признаки рака молочной железы в узловой форме наиболее часто проявляются в виде увеличения и болезненности региональной группы лимфатических узлов. Обычно это подмышечная впадина, в которой образуется плотная болезненная шишка.
При осмотре у врача устанавливается первичный диагноз регионального подмышечного лимфаденита. Это прямое показание к диагностике рака молочное железы, особенно у женщин, достигших сорокалетнего возраста.
Первые признаки рака молочной железы в узловой форме можно обнаружить самостоятельно при систематическом обследовании тканей груди пальпаторным методом.
Может выявляться узелок с плотной поверхностью. Его размеры колеблются от 5 до 150 мм.
Новообразование чаще неподвижное и плотно спаянное с окружающими тканями. При попытке смещения или надавливании ощущается резкая тупая болезненность.
Более явные наружные симптомы рака молочной железы в латентной узловой форме проявляются на поздних стадиях:
- изменение цвета наружных кожных покровов над пораженной железой;
- отечность и гиперемия с формирование эффекта «гусиной кожи»;
- формирование втянутых очагов кожи, в центре которых может начаться прорастание опухоли наружу;
- резкое не симметричное увеличение одной груди.
Начало развития заболевания протекает незаметно. Иногда появляются покалывание, небольшой зуд, возможно первичная эритема.
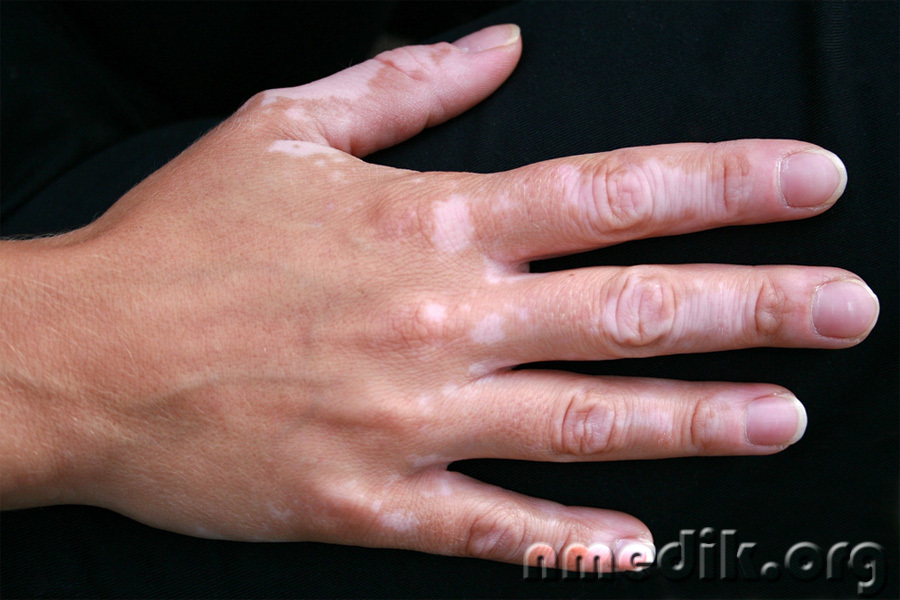
Болезнь витилиго проявляется в виде четко очерченных пятен с ровными или фестончатыми краями от белого до молочно-белого оттенка. Помимо окраски, других нарушений кожных покровов не наблюдается.
В дальнейшем пятна разрастаются и сливаются. Поражению чаще всего подвергаются лицо, шея, руки и ноги, складки у наружных половых органов и заднего прохода.
Если в очаге поражения есть волосы, то они также подвергаются процессу депигментации.
В зависимости от распространения депигментации витилиго классифицируется следующим образом:
- общий рисунок (пятна равномерно распределены по телу);
- локальный рисунок (пятна в виде одной или нескольких ограниченных зон);
- сегментальный рисунок (отдельные пятна, расположенные на одной стороне тела);
- тотальная стадия (поражение практически всех кожных покровов).
Однако депигментация – не единственный признак витилиго. В некоторых случаях заболевание сопровождается раздражением и воспалением кожных покровов.
Иногда заболевание сочетается с другими кожными заболеваниями: псориазом, плоским лишаем, поверхностной склеродермией, облысением и прочими. Кроме того, у пациентов, страдающих витилиго, отмечается снижение антитоксической функции печени, развитие хронических болезней желудочно-кишечного тракта.
Симптоматика
В течение нескольких месяцев опухоль прорастает в глубокие отделы кожи и подкожную жировую клетчатку, образуя куполообразный узел диаметром 2-3 см и более, плотной (хрящевой) консистенции, малоподвижный, легко кровоточащий при легкой травматизации, некротизирующийся и изъязвляющийся.
Папилломатозная разновидность отличается еще более бурным ростом.

Посмотрите на фото – при плоскоклеточном раке кожи опухоль характеризуется отдельными коричнево-красными грибовидными элементами на широком основании, что придает опухоли форму цветной капусты или помидора:
На 3— 4-м месяце болезни элемент может изъязвиться.
Язвенный тип бывает поверхностным и глубоким. Поверхностная разновидность растет не вглубь, а по периферии, и характеризуется поверхностной язвой неправильной формы с четкими краями в виде эпителиального вала, покрытой коричневой коркой.
Глубокая разновидность распространяется по периферии и в подлежащие ткани и характеризуется язвой с крутыми подрытыми краями в виде эпителиального вала, дно которой сальное, бугристое, желтовато-красного цвета с желто-белым налетом.
Регионарные метастазы при язвенном типе наблюдаются раньше, как правило, на 3-4-м месяце заболевания.
Симптомом плоскоклеточного рака кожи язвенного типа является увеличение лимфатических узлов, они становятся плотными (иногда приобретают хрящевую консистенцию), подвижность их ограничена (вплоть до полной фиксации к окружающим тканям).
Гистологически плоскоклеточный рак кожи характеризуется ветвящимися клеточными тяжами, инфильтрирующими дерму. Опухолевые элементы напоминают клетки шиповатого слоя эпидермиса. Клеточные массивы могут содержать практически нормальные и атипичные (плеоморфные и анапластические) элементы, отличающиеся выраженностью плоскоклеточной дифференцировки и способности к выработке кератина. Клеточная атипия проявляется также различной величиной и формой клеток, увеличением и гиперхроматозом их ядер. Встречается много патологических митозов. Тканевая атипия заключается в нарушении стратификации и вертикальной анизоморфности многослойного плоского эпидермиса, потери межклеточных мостиков. Встречаются дискератотические и паракератотические клетки, нередко спирально расположенные, формирующие слоистые структуры и окружающие внеклеточные скопления роговых масс.
На основании степени выраженности ороговения в опухоли различают ороговевающий и неороговевающий плоскоклеточный рак, а также 3 степени его дифференцировки.
Высокодифференцированные опухоли в коже встречаются чаще и характеризуются правильным послойным расположением клеток в опухолевых пластах, сохранением межклеточных мостиков и выраженным ороговением с наличием как отдельных кератинизированных клеток, так и большого количества структур, называемых роговыми жемчужинами.
Роговые жемчужины состоят из концентрических слоёв шиповатых клеток, кератинизация которых постепенно увеличивается по направлению к центру; в центре обычно отмечается неполная или, редко, полная кератинизация.
В малодифференцированных опухолях стратификация в пластах полностью отсутствует, тяжи образованы резко полиморфными клетками, которые теряют способность к кератинизации.
Кератин и /или межклеточные мостики сохраняются лишь в отдельных небольших участках опухоли, основная масса клеток является недифференцированной. Клетки имеют различную форму и величину, клеточные границы плохо различимы.
Ядра мелкие гиперхромные, встречаются бледные ядра-тени и ядра в состоянии распада. Обнаруживается большое количество патологических митозов.
Умеренно дифференцированный плоскоклеточный рак по набору гистологических и цитологических признаков занимает промежуточное положение между высоко-и малодифференцированными опухолями.
В строме опухоли неизменно выявляется лимфоплазмоцитарная инфильтрация, которая является проявлением выраженности противоопухолевой иммунной реакции. Ее степень выше на ранних сроках заболевания и при высокодифференцированном плоскоклеточном раке кожи.
Низкодифференцированный плоскоклеточный рак не обнаруживает симптомов ороговения и представлен мягкими, мясистыми, гранулирующими образованиями.
Болезнь Боуэна (син.: бовеноидная дисплазия, вульварная интраэпителиальная неоплазия III ст.) — внутриэпидермальный плоскоклеточный рак кожи IN SITU. Встречается преимущественно у пожилых людей (средний возраст 55 лет). Соотношение болезни Боуэна мужчин и женщин 5:1.
В развитии данного заболевания предполагается роль нескольких этиологических факторов, включая генетические дефекты и дефекты восстановления ДНК. Локализация очагов на открытых участках кожи предполагает в качестве одного из факторов УФИ (в том числе ПУВА и УФ-В) и механическое повреждение кожи.
Случаи развития болезни Боуэна у женщин и мужчин я на закрытых участках кожи связаны с химическими канцерогенами — с воздействием неорганических соединений мышьяка (лекарственные препараты, производственные вредности).
В очагах рака Боуэна обнаруживают ВПЧ-16 и ВПЧ-18, почти всегда связанными с бовеноидным папулезом, а также ВПЧ-31, 54, 61, 62, 73. Кофакторами канцерогенеза являются иммуносупрессия и курение.
Клиническая картина характеризуется четко отграниченными шелушащимися бляшками — стойкими, разрозненными, неправильной формы. Являясь эритематозными, покрытыми чешуйками или корками, они напоминают псориаз.
Как видно на фото, при болезни Боуэна эти бляшки могут располагаться на любых участках кожи:
Основная локализация – на туловище (50% случаев), голове и шее, верхних конечностях, включая пальцы кистей (в том числе околоногтевые области, ногтевое ложе), в области промежности, на слизистых оболочах (полость рта, аногенитальная область, конъюнктива глаза).
Прослежена зависимость локализации поражений от пола.
Обратите внимание на фото – у мужчин симптомы болезни Боуэна чаще связаны с волосистой частью головы и ушными раковинами, у женщин — с нижними конечностями и щеками:
Ключевыми клиническими признаками являются: пестрата (участки атрофии, гиперкератоза, бородавчатые разрастания) и неравномерный рост очага поражения по периферии с возвышением краевой зоны.
Иногда болезнь Боуэна представлена несколькими, в том числе и широко распространёнными очагами, близко расположенными и по мере увеличения в размере сливающимися между собой.
Пигментная форма болезни Боуэна встречается в 2% случаев. Болезнь Боуэна ногтевого ложа проявляется шелушением вокруг ногтевой пластинки, онихолизисом или эрозией с корками и обесцвечиванием ногтевой пластинки. Болезнь Боуэна в складках кожи характеризуется эритемой с резким, неприятным запахом или тёмными пятнами
Прогрессия болезни Боуэна в инвазивный плоскоклеточный рак сопровождается появлением в ее пределах плотной опухоли с изъязвлением.
Гистологически болезнь Боуэна характеризуется акантозом с удлинением и утолщением эпидермальных выростов, очаговым паракератозом. Базальный слой не изменен.
Шиповатые клетки расположены беспорядочно, многие из них с резко выраженной атипией крупных гиперхромных ядер. Обнаруживаются крупные многоядерные клетки, содержащие гроздья интенсивно окрашенных ядер, встречаются фигуры митозов.
Отмечается дискератоз из крупных округлых клеток с гомогенной эозинофильной цитоплазмой и пикнотичным ядром. Можно обнаружить очаги неполного ороговения в виде концентрических напластований ороговевающих клеток, напоминающих «роговые жемчужины».
Некоторые клетки интенсивно вакуолизированы и напоминают клетки Педжета, но лишены мостиков. Граница между эпидермисом и дермой остается четкой, а базальная мембрана интактной.
В верхней части дермы обычно имеется умеренный хронически воспалительный инфильтрат, который часто распространяется в воронку волоса и вызывает замещение фолликулярного эпителия атипичными клетками вниз по направлению ко входу в проток сальной железы.
При переходе болезни Боуэна в плоскоклеточный рак на ограниченном участке происходит глубокое погружение в дерму акантотических тяжей с нарушением базальной мембраны и резко выраженным полиморфизмом клеток в этих тяжах. Обнаружение такого участка производится по серийным срезам препарата.
Течение. Несмотря на неуклонно прогрессирующее течение, в подавляющем большинстве случаев болезнь Боуэна на протяжении всей жизни остается раком in situ.
Переход в инвазивный плоскоклеточный рак наступает в 5-11% случаев, причем спустя много лет после начала болезни. Метастазы (лимфогенные или гематогенные), развивающиеся при инвазии дермы, выявляются примерно в 18%, а летальный исход наступает в 10% случаев.
Бородавки, вызывающиеся ВПЧ, являются наиболее частым типом кератоза у людей. Вирусные кератозы сравнительно редко бывают предраковыми.
К диспластическим и злокачественным изменениям могут приводить лишь отдельные, онкогенные разновидности ВПЧ. Наиболее часто — это ВПЧ-16 и 18, которые относятся к ВПЧ «высокого онкогенного риска».
Риск озлокачествления увеличивается при воздействии наряду с ВПЧ таких ко-факторов, как УФИ, ПУВА-терапия, герпетическая инфекция, курение, иммуносупрессия (связанная с трансплантацией органов, ВИЧ-инфекцией).
К диспластическим вариантам вирусных кератозов относятся бовеноидный папулёз, верруциформная эпидермодисплазия эпидермиса Левандовского-Лютца, гигантская кондилома Бушке-Левенштейна.
Лечение тем эффективнее, чем ранее обнаружена опухоль. Раннее выявление опухоли обычно означает, что лечение будет начато при небольших размерах рака, когда он еще не распространился в другие части тела. Обычно это означает большую вероятность излечения.
Зачастую симптомы ранней онкологии игнорируются человеком в связи с тем, что человек напуган возможными последствиями и отказывается от обращения к врачу или же считает появившийся симптом несущественным.
Общие симптомы заболевания онкологией типа повышенной утомляемости чаще не связаны с раком и поэтому нередко не замечаются, особенно когда имеется явная причина или когда они временные.
Аналогично этому, больная может думать, что более специфический симптом, как опухолевое образование в молочной железе, является простой кистой, которая пройдет самостоятельно.
Однако такие симптомы рака и онкологии нельзя игнорировать, особенно если они существуют в течение длительного периода времени, например, недели, или наблюдается отрицательная динамика.
Специфические симптомы рака печени, как правило, отсутствуют, поскольку рак развивается на фоне хронических заболеваний печени.
Одни признаки накладываются на другие:
- боли в животе;
- тяжесть в правом подреберье;
- длительное беспричинное повышение температуры тела (выше 37,5°);
- появление асцита;
- развитие желтухи;
- также признаком рака печени является снижение массы тела;
- выраженная слабость;
- отсутствие аппетита.
Выявив симптомы рака печени, диагностика проводится посредством следующих исследований:
- Определение в крови уровня альфа-фетопротеина (АФП), выполняющего роль онкомаркера. АФП — вещество, которое вырабатывается незрелыми клетками печени во время внутриутробного развития плода.
- При раке печени печеночные клетки теряют способность к созреванию и также вырабатывают большое количество АФП.
- УЗИ печени позволяет изучить ее структуру, плотность и выявить наличие опухоли.
- Также диагностика рака печени проводится при помощи магнитно-резонансной томографии (МРТ), которая позволяет получить изображение тонких срезов печени и изучить структуру подозрительных ее участков с различных ракурсов.
- Биопсия — наиболее достоверный метод диагностики. Если во время исследования участка опухоли под микроскопом были обнаружены раковые клетки, диагноз считается подтвержденным.
Ранние признаки рака преддверия гортани — чувство щекотания, инородного тела, а также покашливание, ощущение неловкости при глотании, которое в дальнейшем переходит в боль, порой отдающую в ухо. Когда болезнь распространяется на глотку, боль и дисфагия нарастают.
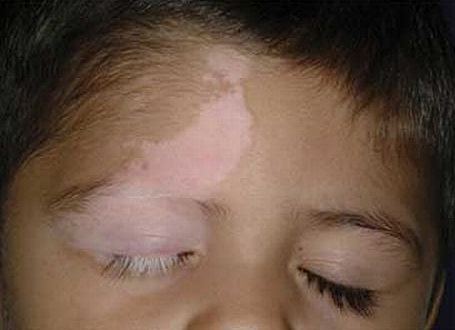
Основными симптомами являются участки кожного покрова, которые приобретают светлый цвет и могут высветливаться до молочно-белого оттенка. Чаще всего болезнь прогрессирует на таких частях тела:
- Лицо
- Кожа около рта, носа и глаз
- Конечности
- Паховая зона
Витилиго поражает кожу, как без волосяного покрова, так и с ним, при этом могут выпадать волосы на голове, на бороде.
При витилиго могут быть и симптомы других, сопутствующих патологий:
- Облысение
- Воспаление заднего глазного отдела или сетчатки глаза
- Поседение волос
- Склеродермия
- Псориаз
- Болезни ЖКТ
- Пораженная кожа не выделяет пот, становится менее чувствительной к раздражающим факторам
- Печень не справляется с токсинами
Пятна витилиго обычно молочного цвета или цвета молочной кости. Вначале до 0,5 см в диаметре, располагаются на любом участке кожи.
В 65% случаев пятна располагаются на открытых участках тела: лицо (вокруг глаз), шея, руки и ноги. Пятна имеют четкую границу с усилением цвета по окантовке.
Иногда внутри крупного очага обесцвеченной кожи появляются мелкие. Течение болезни предугадать трудно: у одних пациентов пятна появляются и сохраняются неизменными в течение многих лет, у других — пигментируются, у третьих — постоянно образуются новые пятна, которые сливаются в один большой очаг обесцвечивания.
Часто очаги витилиго располагаются симметрично Если пятно располагается в волосистой части; волосы тоже обесцвечиваются. При воздействии ультрафиолетовых лучей здоровые участки кожи загорают, а пятна витилиго нет, только краснеют (гиперемируются).
Кожа, пораженная витилиго не потеет из-за атрофии (отмирания) потовых желез. Зуда и почесываний кожи нет — пациенты жалуются только на косметические дефекты и эмоциональный дискомфорт и даже депрессию.
Лишь в 1% случаев пятна исчезают самопроизвольно, без лечения. В 7% случаев витилиго сочетается с псориазом, лишаем и другими дерматологическими (кожными) болезнями.
Диагностика витилиго
При обнаружении заметных депигментированных пятен на теле необходимо обратится к дерматологу для обследования. Осмотр состоит из определения характера нарушения пигментации кожи с помощью специальной лампы и забора материала для лабораторных анализов.
Эти манипуляции помогут исключить остальные кожные заболевания.

При подтвержденном диагнозе используют различные виды препаратов:
- Глюкокортикоиды. Начинать применение нужно с наименее концентрированных препаратов для местного нанесения: Фторокорт, Гидрокортизон, Триакорт. Если результат не улучшается после 3 месяцев терапии, то корректируют дозировку – назначают средства с более высоким количеством действующего вещества: Белодерм, Дермовейт, Элоком. При генерализованной форме применяют препараты этой группы в таблетированной форме, но в комплексе с пульс-терапией для избежания риска развития побочных эффектов в виде сахарного диабета. Для приема внутрь назначают Преднизолон, Дексаметазон, Метилпреднизолон.
- Фотокумарины в комплексе с ультрафиолетовой лампой. Растительные средства повышают чувствительность меланоцитов к УФ-излучению: Бероксан, Псоберан, Пувален, Метоксален.
- Системная терапия сопутствующих заболеваний. В зависимости от сложившейся ситуации и имеющихся патологий в качестве дополнительного лечения могут назначить антидепрессанты, седативные (при депрессии и нервных расстройствах), витаминные и минеральные комплексы, иммуномодуляторы и антиоксиданты.
Инновационные методы решения проблемы:
- Трансплантация меланоцитов — аутопересадка клеток здоровой кожи на обесцвеченный участок. Применяется на небольших площадях покрова.
- Мелагенин Плюс — спиртовой препарат на основе человеческой плаценты.
- Лазеротерапия — на пятна витилиго оказывают воздействие лазерным лучом различной длины. Методика будет эффективной в случае, если патология развивается менее 5 лет и при сегментарной, вульгарной и фокальной формах лейкодермы.
- Косметическое отбеливание кожи — введение осветляющих инъекций для выравнивания тона поверхности кожи.
Разрабатываются новые методики борьбы с витилиго, в частности изобретают вакцину против болезни.
Диагностика рака толстой кишки включает в себя внутриполостное обследование методом ректороманоскопии. Также диагностируют рак толстой кишки с помощью методик магнитной резонансной томографии.
Определяющим фактором является забор гомологического материала (биопсия) для гистологи (определения клеточного состава). Далее расмотрим, с помощью чего можно распознать болезнь.
Еще одним преимуществом донозологического подхода к профилактике рака толстой кишки является возможность ранней диагностики функционального состояния брадиэнтерии с помощью неинвазивной хроноэнтерографии в детском возрасте, в отличие от опасной и инвазивной колоноскопии, которую рекомендуется проводить для скрининга рака толстой кишки в 45-50-летнем возрасте (когда уже появляется кровь в стуле и полипы в кишке).
Лабораторные диагностические тесты рака поджелудочной железы и эндокринных опухолей:
Опухоли ПЖ | Диагностические тесты |
Рак поджелудочной железы (карцинома) | Общий анализ крови |
Определение активности панкреатических ферментов в сыворотке крови | |
Определение концентрации билирубина, активности АсАТ, АлАТ, ГГТФ, ЩФ в сыворотке крови | |
Определение карциноэмбрионального антигена, антигена СА 19-9 в крови | |
Определение уровня α-фетопротеина в крови | |
Цитологическое исследование панкреатического сока | |
Инсулинома | Определение конвергенции глюкозы и уровня инсулина в крови |
Гастринома | Исследование секреции НС1 в желудке |
Определение уровня гастрина в крови | |
Глюканома | Определение уровня глюкагона в крови |
Випома | Определение 5-гидроксииндолуксусной кислоты в моче |
Определение уровня вазоинтестинального полипептида в крови | |
Соматостатинома | Определение уровня соматостатина в крови |
Лабораторные критерии диагностики очаговых образований дуоденопанкреатической области:
Лабораторные показатели | Нозологическая форма | |||
Рак поджелудочной железы | Рак дуоденального сосочка | Гиперпластическая формаХП | Киста ПЖ | |
Анемия | Часто | Часто | Нет | Редко |
СОЭ | ЧастоТ | ЧастоТ | РедкоТ | РедкоТ |
Креаторея | Нет | Нет | Часто | Нет |
Стеаторея | Редко | Нет | Часто | Нет |
АлАТ | Может быть? | Может бытьТ | Не повышен | РедкоТ |
АсАТ | Может бытьТ | Может бытьТ | Не повышен | РедкоТ |
ЩФ | ЧастоТ | ЧастоТ | РедкоТ | РедкоТ |
ГГТФ | ЧастоТ | ЧастоТ | РедкоТ | РедкоТ |
Билирубин | ЧастоТ | ЧастоТ | Может бытьТ | РедкоТ |
Амилаза | Может бытьТ | Может бытьТ | РедкоТ | РедкоТ |
СА 19-9 | ЧастоТ | Может бытьТ | Не повышен | Не повышен |
Карциноэмбриональный антиген | ЧастоТ | Может бытьТ | Не повышен | Не повышен |
Эффективная комбинация биохимических тестов в диагностике рака поджелудочной железы:
Биохимический тест | Направление изменений |
Амилаза в крови | Снижение |
Амилаза в моче | Снижение |
Липаза в крови | Снижение |
Липаза в моче | Снижение |
Трипсин в крови | Снижение |
Трипсин в моче | Снижение |
Глюкоза в крови | (+) |
Глюкоза в моче | Повышение |
Нейтральный жир в кале (триацилглицерины) | (+) |
Билирубин в крови | Повышение |
Титр антитромбина в крови | Повышение |
Дуоденальное содержимое: активность ферментов | Снижение |
Дуоденальное содержимое: объем секрета | Снижение |
Секретиновая проба: объем секрета дуоденального содержимого | Снижение |
Секретиновая проба: концентрация бикарбонатов в дуоденальном содержимом | Снижение |
Секретиновая проба: амилаза в дуоденальном содержимом | Снижение |
В заключение следует отметить, что в последние годы наряду с истинным ростом заболеваний поджелудочной железы отмечается тенденция к гипердиагностике хронического панкреатита.
Нередки случаи, когда неясные боли в верхней половине живота без достаточных на то оснований приписывают несуществующему панкреатиту. Нередки случаи и гиподиагностики заболеваний ПЖ, особенно это касается легких форм ХП и рака поджелудочной железы.
Поэтому для своевременного выявления хронического панкреатита необходимо комплексное обследование, в котором лабораторные методы, характеризуя функциональное состояние ПЖ, занимают ключевые позиции в диагностическом процессе наряду с методами, изучающими морфологическое состояние органа.
Статья прочитана 769 раз(a).
Первоначальный диагноз рак молочной железы необходимо подтверждать или опровергать с помощью различных методов исследования тканей. Рак груди молочной железы может быть достоверно установлен только после проведения биопсии и гистологического исследования полученного материала. Аналогичным образом выявляются метастазы в региональных лимфатических узлах.
Диагностика рака молочной железы начинается в проведения осмотра у врача онколога. Затем специалист назначит проведение маммографии.
Это метод высокоточного рентгенографического исследования железистой ткани. В случае необходимости получения дополнительных данных используется методика ультразвукового сканирования молочной железы.
При наличии типичных признаков злокачественности новообразования проводится пункция с забором клеток для гистологического исследования.
Диагностика рака молочной железы на ранней стадии может проводиться с использованием анализов на, так называемые, онко-маркеры. В настоящее время наиболее продуктивным является анализ на присутствие агрессивности к рецепторам HER2NEU.
Этот параметр дает представление о присутствии агрессивно мутировавших геномов в тканях молочной железы. Вероятность онкологии молочной железы в этом случае составляет 90 — 95 %.
Для каждого человека подбор курса лечения происходит индивидуально. Чтобы решить, как вылечить витилиго, врачи часто назначают ряд диагностических процедур.
Такие схемы определения, могут длиться до 4 месяцев, а в некоторых случаях и до года. В каждом организме процессы выполняются по-разному.
Определение эффективности препаратов может занять до трех месяцев, при постоянном использовании препарата.
Кроме наличия характерных пятен на коже, которые формируются при витилиго у детей и взрослых, диагностика также основывается на показателях лабораторных исследований. Чтобы точно подтвердить предварительный диагноз, пациента направляют на сдачу следующих анализов:
Дифференциальная диагностика проводится со следующими патологиями:
- лишай трёх видов – белый, простой и разноцветный;
- вторичная лейкодерма, которая начала прогрессировать на фоне волчанки, дерматита, сифилиса.
Витилиго диагностирует и лечит дерматовенеролог.
Анализ на мутацию генов и рак молочной железы
Британские ученые создали принципиально новое устройство, способное выявлять рак молочной железы в течение 8 секунд и действующее как миноискатель. Принцип действия аппарата, основан, в отличие от маммографа, не на рентгеновском излучении, а на радиоволновом.
Ученые применяли технологию, аналогичную той, что используется в миноискателе, предназначенном для обнаружения неметаллических взрывных устройств в грунте.

Еще интересная информация. По анализу крови ученые теперь могут определять наличие особого гена рака молочной железы, который дает возможность предсказать развитие рака груди у женщин за несколько лет до того, как заболевание начнет развиваться.
Мутация генов рак молочной железы вызывает примерно у 90 % обследованных пациенток.
Были собраны анализы крови у 640 пациенток с раком груди и у 741 женщины, не имеющей этого заболевания. Анализы у первой группы женщин были собраны примерно за 3 года до того, как у них был диагностирован рак.
Исследователи установили, что у женщин с наибольшим уровнем особого гена в крови, названного ATM, в 2 раза чаще развивается рак, чем у пациенток с низким уровнем этого гена.
Лечение болезни
Для того, что бы витилиго лечение имело результативное, необходимо постоянно заниматься состоянием своих кожных покровов.
Специалисты назначают группы препаратов, отвечающих за улучшение обменных процессов. Они должны не только благоприятно влиять на внутреннюю работу организма, но и непосредственно на обмен меланина и стимулирование его выработки.
Поэтому целесообразно применять всевозможные спиртовые растворы, которыми следует обрабатывать поражённые участки кожи.
В основном лечение витилиго сводится к приему препаратов в виде таблеток, а также мазей и растворов, которые повышают чувствительность кожных покровов к ультрафиолетовым лучам.
Мазь втирают в те участки кожи, которые лишились пигмента. Наиболее эффективными препаратами в этом смысле являются аммифурин, псоберан, бероксан, псорален и меладинин.
Лечение при витилиго направлено на то, чтобы помочь организму самостоятельно вырабатывать меланин.
Применяется также для лечения ультрафиолетовое облучение и фотохимиотерапия, однако при этих методиках одного курса лечения недостаточно, необходимо несколько курсов лечения с минимальными паузами между ними.
Поскольку симптомы витилиго наблюдаются у молодых людей все чаще, в последние годы практикуется лечение с помощью фотосенсибилизирующих средств, а также лазерного облучения.
Это гораздо эффективнее фотохимиотерапии, а также излечивает быстрее и не дает побочных реакций. В состав терапии включают и витамин С, а также медь, поскольку при витилиго этих компонентов у пациента отмечается нехватка.
На Западе витилиго лечится хирургическим путем – пересадкой кожи с донорских участков. Метод этот безболезненный и быстрый, но стоит дорого.
В комплекс лечения входят и иммуномодулирующие лекарства, такие, как иммунал, активин или настойка эхинацеи. Кроме того, широко распространены народные способы лечения витилиго, и именно народные методы оказываются в целом ряде случае наиболее эффективными.
Вот несколько самых известных рецептов, применяющихся в народе для лечения витилиго.
Следует сразу сказать о том, что главными в лечении витилиго в наши дни являются не химические препараты. Так, препарат бероксан изготовляется из плодов пастернака посевного, псорален — из корней и плодов псоралеи костянковой, а псоберан — из листьев смоковницы обыкновенной (всем нам хорошо известного инжира).
Стоит посмотреть витилиго на фото, чтобы понять, что заболевание приносит немало эстетических неприятностей. Но перед тем как лечить витилиго, рекомендуется проверить функции всех внутренних органов.
Прием препаратов обычно сочетается с ультрафиолетовым облучением пораженных участков кожи.
Необходимо знать, что противопоказаниями к такому комплексному лечению являются беременность, онкологические заболевания (кстати, у Майкла Джексона врачи диагностировали еще и рак кожи!), а также выраженная патология желудка, почек, печени, сердечно-сосудистой системы и крови.
Поскольку у больных часто отмечаются недостаточность витамина С и меди, им специалистами могут назначаться соответствующие препараты, а также иммуномодуляторы, повышающие иммунитет, такие как иммунал, Т-активин, настойка эхинацеи.
Народные методы лечения витилиго включают в себя сборы различных лекарственных растений. Примите к сведению некоторые из таких рецептов.
1. Перед тем как лечить витилиго народными средствами просто регулярно белые пятна на лице протирайте крепким отваром семян петрушки с соком лимона.
2. 1 —2 раза в день смазывайте пятна соком из корней пастернака.
3. Применяйте также для смазывания очагов поражения кожи густой экстракт зверобоя.
4. При витилиго народная медицина советует растолочь 5 г семян редиски, смешать их с 1 чайной ложкой уксуса и эту смесь прикладывать по нескольку раз в день к пораженным местам.
5. В южных регионах принято смазывать белые пятна на коже настоем или соком мякоти дыни обыкновенной.
6. Старинный рецепт: шкурку ядовитой змеи сжигали без доступа воздуха, смешивали полученный пепел (золу) со свежим жиром в пропорции 1:4, полученной таким образом мазью смазывали пятна 1—2 раза в день.
7. Возьмите 50 г свежих или сухих измельченных корней герани кроваво-красной, залейте 1 л кипятка, настаивайте 4 часа, процедите и используйте этот настой для теплых (в пределах 35—36 °С) ванн. Курс лечения — 12— 14 ванн.
8. До сих пор в сельской местности растирают цветы пастернака до получения кашицы, после чего 2 столовые ложки этой кашицы смешивают со 100 г вытопленного нутряного сала, затем томят 2,5 часа на медленном огне, после остывания смазывают полученной массой пятна 1—2 раза в день.
9. Последнее время даже врачи-дерматологи рекомендуют смазывать белые пятна 1—2 раза в сутки соком из корней пастернака, параллельно облучать пораженные участки кожи ультрафиолетовыми лучами.
Лечение инвазивного плоскоклеточного рака кожи зависит от его гистологических особенностей и клинических проявлений. При этом риск местного рецидива и метастазирования выше при низкой дифференцировке, периневральной инвазии, диаметре опухоли более 2 см, глубине инвазии свыше 6 мм, ряде локализаций: губа, ушная раковина, висок, половые органы, наличии рецидивов в анамнезе.
Частота рецидива часто зависит и от способа лечения.
Наиболее старым, но не утратившим своего значения вплоть до настоящего времени, является хирургический метод лечения. При небольшой опухоли с четкими границами, особенно в области туловища и конечностей, иссечение проводится с захватом 3-4 мм края от клинически видимой опухоли.
Хирургическое удаление дает не только хороший косметический результат, но и возможность получить адекватный материал для патоморфологического исследования.
Крупные и более агрессивные опухоли требуют удаления в более широких пределах (в том числе и кожной пластики), а иногда и ампутации (например, пальца или полового члена).
В связи с тем, что даже после удаления плоскоклеточного рака кожи с захватом 2 см видимо здоровой кожи частота метастазирования варьирует от 5 до 19%, вплоть до настоящего времени за рубежом в его лечении широко используют метод Mohs, основанный на микроскопическом контроле краевой зоны удаленной опухоли в момент оперативного вмешательства, позволяющий добиться высокого уровня излечения (до 99%) и сохранить максимум нормальной кожи вокруг очага.
Чтобы вылечить плоскоклеточный рак кожи, используют такие хирургические методы, как электрокоагуляцию и кюретаж, которые применяют при небольшом диаметре опухоли (до 2 см) и незначительной инвазии.
Чаще электрокоагуляцию применяют при плоскоклеточных раках кожи диаметром менее 1 см, расположенных на гладких поверхностях кожи (лоб, щека, туловище) и имеющих глубину инвазии в пределах дермы или верхних отделов подкожной клетчатки.
Электрокоагуляция также показана для лечения плоскоклеточных раков кожи небольшого диаметра, развивающихся на фоне очагов хронического радиационного дерматита.
При проведении электрокоагуляции обязателен захват 5-6 мм прилегающей к опухоли зоны здоровой кожи. Иногда электрокоагуляцию и кюретаж сочетают с криодеструкцией.
Ниже описано, как ещё можно лечить плоскоклеточный рак кожи.
Хотя развитие плоскоклеточного рака полости рта длительное время традиционно связывали с лейкоплакией, только 2-4% лейкоплакий являются плоскоклеточным раком in situ или инвазивным плоскоклеточным раком гистологически; клиническое же сходство с плоскоклеточным раком имеют только эритроплазия и эритролейкоплазия.
При этом наиболее часто (в 80% случаев) инвазивным плоскоклеточным раком являются эритроплазии, локализующиеся в участках высокого риска озлокачествления (дно полости рта, вентрально-латеральная поверхность языка и мягкое нёбо).
Этиология плоскоклеточного рака слизистой полости рта связана с табакокурением. Факторами риска также являются ВПЧ-16 и 18-х типов и наследственная предрасположенность (врожденный дискератоз, дистрофический буллезный эпидермолиз), хронический красный плоский лишай полости рта.
Эта разновидность рака в 90% случаев развивается после 45 лет, в 3 раза чаще у мужчин. Клинически озлокачествление эритроплазии проявляется наличиемзернистости и пунктирного гиперкератоза на фоне красного бархатистого элемента, а также зернистостью на фоне гладкого красного пятна с небольшим гиперкератозом или без него.
Отличить же клинически плоскоклеточный рак in situ от инвазивного плоскоклеточного рака полости рта можно лишь по наличию огрубения или зернистости слизистой оболочки, свидетельствующей в пользу инвазивного плоскоклеточного рака.
Чаще всего плоскоклеточный рак полости рта выглядит как клинически вполне доброкачественное красное пятно. Примерно в 28% случаев в период, когда рак полости рта лечится сравнительно легко и ещё не сопровождается метастазированием, он бывает бессимптомным.
Это требует онкологической настороженности по отношению ко всем даже бессимптомным, но подозрительным элементам, которые должны быть повторно осмотрены через 10-14 дней после устранения причины острого или хронического раздражения.
Лицам из групп риска при отсутствии клинических признаков озлокачествления проводится проба с 1% водным раствором толуидинового синего, при которой более интенсивно окрашиваются патологически изменённые участки слизистой оболочки по сравнению с интактными, и тем самым облегчается визуальное обнаружение предраковых поражений и плоскоклеточного рака полости рта.
Как видно на фото, плоскоклеточный рак полости рта в 28% случаев характеризуется множественными очагами с поражением губ, глотки, гортани, пищевода, языка:
Несмотря на значительные успехи, достигнутые в лечении базалиомы, рецидивы опухоли встречаются достаточно часто. По данным разных авторов, частота рецидивов базалиомы после лечения варьирует от 1 до 39%. Факторами высокого риска развития рецидива считаются локализация опухоли в области носа и на ушных раковинах, крупный диаметр опухоли (более 2 см), агрессивный гистологический тип (морфеаподобный, инфильтративный, метатипический).
Так, при наличии склероза и склонности к инфильтративному росту базалиома после облучения или другой терапии рецидивирует в 12-30% случаев, тогда как при солидном типе строения рецидив отмечается только в 1-6% случаев.
К дополнительным факторам риска развития рецидива относят несоблюдение режима защиты от инсоляции, иммунные нарушения, нерадикальное лечение.
Лечение базалиомы криодеструкцией — это используемый в амбулаторной практике метод замораживания опухоли жидким азотом. Наиболее распространен аппликационный метод с использованием медных дисков.
При этом разрушение опухоли достигается за счет чередования не менее двух циклов замораживания и оттаивания.
Лечение базалиомы криодеструкцией – это «слепой» метод, проводящийся с захватом 1-1,5 см видимой здоровой кожи, но без определения возможных границ рассеивания опухолевых клеток.
Время экспозиции в зависимости от клинической формы, величины и глубины инвазии опухоли — от 30 до 180 с. Лечение базалиомы криодеструкцией проводится при поверхностной (площадью до 3 см2) и микронодулярной формах опухоли.
Частота рецидивов после лечения базалиомы азотом при первичной опухоли — 4-7,5%, при рецидивной — 13-22%. Противопоказаниями к криодеструкции азотом (в связи с высокой частотой рецидивов) являются: нодулярная, язвенная и склеродермоподобная формы, диаметр опухоли более 3 см, локализации ее в медиальной части лица (у угла глаза, в носогубной складке, на носу), криоглобулинемия.
Посмотрите, как проводится лечение базалиомы азотом на этих фото:
Преимуществами фотодинамической терапии (ФДТ) базалиомы по сравнению с другими методами лечения этой опухоли являются: селективное действие на опухолевую ткань; возможность многократного повторения процедуры в случае большого диаметра опухоли и при множественном опухолевом процессе без риска осложнений; лечение при локализации опухоли в труднодоступных местах; хороший косметический эффект.
Наружная цитостатическая терапия базалиомы включает использование в течение 2-4 нед. мази с 5-фторурацилом, 5-10% фторофуром, 30-50% проспидином.
Местное применение цитостатиков возможно при поверхностной опухоли и терапии больных пожилого возраста. Также лечение базалиомы мазями возможно при рецидиве после близко-фокусной рентгенотерапии.
За рубежом обнадеживающие результаты (с выздоровлением в 79-82% случаев) получены при лечении поверхностной формы базалиомы 5% кремом имиквимод.
В настоящее время в официальной медицине применяются следующие основные методы лечения рака, которые заключаются:
Хирургическое лечение рака продолжает занимать первое место, поскольку это не только лечебный метод, но и метод диагностики. На ранних этапах развития злокачественных опухолей он дает определенные шансы на излечение.
Так, по данным разных авторов, пятилетняя выживаемость среди радикально оперированных больных раком легких I стадии составляет 48—61 %, желудка — 25-42%, в то же время в группе больных с III стадией она достигает лишь 9-18%.
Лечение цитостатиками применяется повсеместно, поскольку дает видимый результат в короткие сроки. К современным методам лечения злокачественных опухолей относится так называемая цитостатическая терапия, которая включает применение химиотерапии и противоопухолевых антибиотиков, а также лучевая терапия.
При всем различии методов в обоих случаях, наряду с опухолевыми, поражаются в той или иной степени нормальные ткани, что и представляет собой основное препятствие для полного излечения.
Поэтому лечение рака цитостатиками является сложным и опасным для организма процессом.
Канадские ученые доказали, что лучевая химиотерапия при онкологии вызывает необратимые изменения мозга. Однако, лечение рака методом облучения является наиболее эффективным и используется у подавляющего большинства пациентов.
Химиотерапия считается одним из самых эффективных методов лечения онкологических заболеваний, при том, что уже давно известны побочные эффекты ее применения. Однако канадские ученые обнаружили еще один фактор, над которым стоит задуматься.
Это новые способы лечения рака не полностью опробованные виды терапий, которые находятся на стадии научных, клинических исследований и экспериментов, которые не были включены в терапевтические стандарты, принятые в онкологии ВОЗ.
Эффективность и безопасность любой эксприментальной методики требует дальнейшего изучения, поскольку нет полной информации о действии новых методов лечения рака на раковые клетки и организм.
Однако предполагается наличие научной гипотезы, которая объясняет, какие эффекты ожидаются и почему. Экспериментальные виды лечения предполагают наличие достаточного научного обоснования и клинических испытаний.
Применять альтернативные методы лечения рака у пациентов сложно, это требует особого юридического оформления, в отличие от использования стандартной терапии.
Инновационные методы лечения рака могут быть эффективными, однако их внедрение в практику здравоохранения зависит от выполнения сложных административных процедур, которые в наши дни стандартизированы для всех стран.
Дендритные клетки против рака своего рода «командная рубка» иммунитета внутри организма. Вакцинация дендритными клетками — метод лечения рака, использующий замечательную способность дендритных клеток обозначать антиген (опознавательный знак рака).
Дендритные клетки передают информацию об антигенах клеткам иммунитета, которые называются Т-клетки, которые с предоставленными опознавательными знаками (CTL: цитотоксические Т-лимфоциты) распознают и целенаправленно атакуют клетки рака, имеющие этот антиген.
Это метод лечения, наносящий сосредоточенный удар только по раковым клеткам, посредством передачи информации о раке дендритным клеткам.
Лечение народными средствами в домашних условиях
Данный медпрепарат используется как наружное средство и способен восстанавливать пигметацию кожного покрова, усиливая ее способность поглощения ультрафиолета.
Действует также как и мелагенин, но при его применении клетки активно размножаются и синтезируют меланин при большем воздействии ультрафиолетового излучения.

Применяется даже при тяжелом состоянии витилиго. При этом здоровые участки кожи не поражаются патологией, а депигментация не появляется повторно.
Вещество запрещается использовать беременным женщинам и при грудном вскармливании. Используется также и без дополнительных процедур воздействия инфракрасной лампы.
Также используются аммифурин как фотосенсибилизирующее средство и витасан в качестве крема из натуральных компонентов.
1. Настоидля приема внутрь. Готовится подобное лекарство из трав, обладающих способностью улучшать обменные процессы в тканях (зверобой, чабрец, календула, ряска и т/д).
2. Мазии компрессы. Для того, чтобы получить домашнюю мазь от витилиго в оливковое или облепиховое масло добавляется выжимка из лекарственных трав. Компрессы готовятся из винного уксуса или водки с добавлением меда.
3. Ванны. Эти процедуры могут проводиться с использованием настоев и отваров целебных растений, с добавлением морской соли.4. Грязи. Богатые микроэлементами грязевые обертывания способствуют улучшению кровообращения и питания кожи.
Все методики народного лечения применяются только после консультации с врачом!
В настоящее время в медицине существует ряд методик, как вылечить витилиго. Навсегда или на время — может показать только практика.
Известны случаи полного выздоровления или остановки развития заболевания. В любом случае, для достижения стойкого эффекта необходимо объединение усилий врачей и пациентов.
Видео:
Лечение базалиомы мазями и модификаторами
Вполне естественно, что каждый человек захочет скрыть белые пятна. В таких случаях, пока человек проходит курс лечения, он может воспользоваться такими методами маскировки:
Такой метод является самым доступным и простым. Предусматривает нанесение тональных кремов и прочих матирующих средств. При этом кожа доводится до естественного цвета, а потом уже матируется. Также можно использовать перманентный татуаж, который не смоется водой и не сотрется одеждой.
Лучше всего, эту процедуру проводить в салоне, так как самому трудно подбирать тон и наносить на кожу. В таком случае цвет получается ровный и устойчивый. При таком методе маскировки одежда не испачкается, что позволяет легко использовать на участках рук и ног.
- Зеленая кожура грецкого ореха
Кожуру измельчают блендером и оставляют на пару часов. Далее измельченное средство обретает коричневый цвет и ватным тампоном наносится на пятно. Вещество способствует окрашиванию кожи и не пачкает одежды.
Кожу обрабатывают послойно. Глубину обработки подбирают в зависимости от стадии болезни и ее характера.
Также для маскировки пятен и приданию им менее заметного вида используют отбеливание кожи. Такая процедура включает в себя выравнивание цвета.
Для этого используют инъекции агрессивных препаратов, таких как Элоквин, Монобензон и Гидрохинон. Перед их использованием необходимо обязательно проконсультироваться с врачом, так как они имеют побочное действие и противопоказания.
При этом препараты являются дорогостоящими.
Если проводится маскировка пятен витилиго, то важно помнить о правильном уходе за пораженными участками кожи. Не стоит наносить аллергены и тем самым в очередной раз травмировать кожу.
Слишком тесная одежда может натирать пятна, а при использовании бритвы нужно быть очень осторожным. Украшение на шеи или руках также может навредить.
Под солнцем или на морозе не нужно проводить много времени, так как загар может спровоцировать появление пятна, а мороз навредить пораженной коже.
Лечение витилиго в домашних условиях
- При помощи природных средств
- С помощью сбалансированного режима питания и быта
- Медикаментозное лечение
Перед тем как лечить витилиго необходимо обязательно проконсультироваться у врача. Медикаментозное лечение предусматривает прием средств, которые снижают негативное влияние ультрафиолетового излучения на кожу человека.
При этом используют препараты местного действия для повышения пигментации кожного покрова. Любое лекарство может иметь противопоказания, поэтому должно назначаться врачами.
В случае обнаружения сопутствующих болезней, используются медикаменты и для них.
Для лечения и подавления аллергии либо аутоиммунных процессов можно использовать медикаменты — Глюкокортикостероиды. Такая группа препаратов назначается для терапии локализованного вида болезни.
В таких случаях используются препараты в форме мази. При появлении генерализованной формы патологии назначаются препараты в таблетках.
Множество случаев медикаментозного лечения не дало положительных результатов и полного излечения. В связи с этим, много людей прибегают к использованию народных методов лечения, которые приводят к уменьшению пятен исчезновению.
Лечить витилиго народными средствами в домашних условиях можно только после консультации у лечащего врача и получения на это его разрешения. Также стоит отметить, что указанными ниже рецептами можно лечить как взрослых, так и детей.
Профилактика и прогнозы
Первичная профилактика заключается в активном выявлении базалиомы в группах риска с рекомендациями по ограничению инсоляции и использованию фотопротекторов, а также обязательном лечении предраковых дерматозов.
Меры вторичной профилактики сводятся к радикальному лечению первичной опухоли, предотвращению рецидивов множественных и рецидивной базалиом. С этой целью также могут использоваться методики иммунокоррекции: прием внутрь ароматического ретиноида неотигазона по 10 мг/сут 2 раза в нед.
3-месячными курсами. Снижению частоты рецидивов способствует и применение после удаления базалиомы наружных ретиноидов (0,25-0,5%).
После излечения больных с солидарными базалиомами целесообразно пожизненное диспансерное наблюдение с ежеквартальным осмотром в течение первого года, а в дальнейшем — 1 раз в год.
При первично-множественной базалиоме рекомендуется пожизненное диспансерное наблюдение с ежеквартальными осмотрами в течение первых 5 лет, а затем дважды в год, причем не только с дерматоокологическим, но и с общеонкологическим обследованием ввиду высокой частоты сочетанной онкологической патологии.
Статья прочитана 302 раз(a).
Профилактика рака молочной железы у женщин включает в себя регулярный самостоятельный осмотр и экстренное обращение за медицинской помощью в ряде случаев.
Поводом для срочного обращения к маммологу является появление узловых образований и уплотнений, изменение формы груди, покраснение кожи, увеличение одной из молочных желез за счет отека, втяжение соска, выделения бурого или кровянистого цвета.
Какая профилактика рака самая эффективная и простая, пригодная для каждого человека? Конечно же профилактика заболевания раком с помощью нормализации рациона и режима питания. Далее перечислены продукты для профилактики рака, которые значительно тормозят онкологические процессы в организме.
Что делать для профилактики рака помимо нормализации питания? Не курите. Причина 30% опухолей — курение.
Профилактика против рака на работе: используйте защитную одежду на производстве. Причина 4% опухолей — производственные вредные вещества.
Не волнуйтесь. 16% опухолей — результат стрессов, отрицательных эмоций. В большой опасности иммунная система у людей, которые подвержены депрессии и не имеют душевной поддержки.
Меры профилактики рака советуют: сведите потребление алкоголя к минимуму. Причина 3% опухолей — потребление алкоголя.
Лучшая профилактика рака кожи: не загорайте после 11 часов утра, 3% опухолей — результат длительного пребывания на солнце.
Употребляйте гормональные препараты только в случае крайней необходимости. Причина 1% опухолей — болеутоляющие медикаменты, медицинские процедуры.
Следует избегать:
Всем вам, конечно же, хорошо известно утверждение, гласящее, что любую болезнь легче предупредить, чем лечить. И потому любой современный человек должен быть хорошо осведомлен в первую очередь о том, употребление каких продуктов является своеобразной профилактикой развития рака прямой кишки.
Вот основные из них:
Точные причины витилиго не установлены, поэтому определенных профилактических процедур не разработано, однако подтверждено то, что частое посещение морских курортов дает позитивное влияние на витилиго.
В связи с этим, рекомендуется чаще бывать на море и солнце. В закрепление профилактики нужно поменьше нагружать свой организм веществами, которые могут нарушить обменный процесс.
Также уделить внимание сбалансированному питанию и заболеваниям пищеварительного тракта.
Профилактика рака прямой кишки: диета и питание
Правильное питание при онкологии – один из важных пунктов скорейшего выздоровления. Придерживайтесь раздельного питания. Исключите из пищи копчености, жареное, жирное, соленое, мучные изделия высокого помола (белый хлеб и тому подобное), кондитерские изделия, сахар, крепкий кофе, чай, табак.
Употреблять нежирные сорта мяса (в вареном виде, тушеном), свиное сало, нерафинированное растительное, сливочное масло, крупы, обезжиренное молоко, кисломолочные продукты, простоквашу, кумыс, пахту, мацони, домашний сыр, яичные желтки, соевые продукты.
Каши на воде, лучше всего овсянка и гречка. Лук употреблять в любом виде, не забывать о чесноке.
Питание больных онкологией должно содержать как можно больше растительной пищи — клетчатки, витаминов, макро- и микроэлементов, что содержатся в проросших зернах, крупах, салатах, зеленых овощах, цитрусовых, абрикосах, любые натуральные соки, особенно свекольные, морковные, яблочные, огуречные, цитрусовые или их сочетания.
Если цитрусовых не будет, то можно использовать клюкву или по 1 ст. ложке яблочного уксуса на стакан воды перед едой.
Обратите внимание на недостаток йода, из-за чего организм испытывает недостаток кислорода, вызывающий излишнее брожение и гипоксию, что любят онкологические клетки (так называемые анаэробные условия).
Особенно правильная диета хороша в качестве профилактического средства, ибо из-за избытка поступающих в организм органических кислот, витаминов, микроэлементов кислотно-щелочная реакция организма смещается в щелочную сторону, что является губительным для больных и благоприятной средой для здоровых клеток.
https://www.youtube.com/watch?v=SkxPCFf7nHs
Оставить комментарий