Содержание:
Что такое стрептодермия
Стрептодермия у детей (стрептококковая пиодермия) — это инфекционное поражение кожи, которое проявляется гнойным воспалительным процессом. Причиной такой патологии выступает β-гемолитический стрептококк.
Передается этот микроорганизм через грязные руки, игрушки, белье. Заболевание развивается из-за несовершенства детской иммунной системы.
Поражаются как верхние, так и глубокие слои кожного покрова.
При появлении характерных бляшек на теле речь идет о серьезной патологии, склонной к хроническому течению. Стрептодермия – это кожное заболевание, вызванное повышенной активностью стафилококка в дерме.
Предшествуют инфицированию мелкие ранки, ссадины, ожоги, порезы, травмы и трещины на коже, своевременно не обработанные антисептическими составами.

Стрептодермия – это кожное гнойно-воспалительное заболевание, вызванное стрептококком. Чаще всего болезнь развивается при попадании стрептококка на поврежденную кожу, особенно если снижены защитные свойства кожи.
Заболеванию в большинстве случаев подвержены маленькие дети в связи с не полностью сформировавшейся иммунной системой, недостатком витаминов в организме, а также невозможностью постоянно контролировать соблюдение личной гигиены.
При хорошо развитом иммунитете и целостности кожных покровов иммунная система не дает стрептококку развиваться в детском организме.
Бета гемолитический стрептококкВ группу риска входят дети ясельного, дошкольного, а также младшего школьного возраста. Основные причины, по которым прогрессирует эта болезнь, связаны с частой травматизацией кожного покрова.
По причине повреждения кожного покрова достаточно быстро происходит его обсеменение болезнетворными микробами.
Если у ребенка иммунная система работает нормально, кожные покровы чистые, в семье строго соблюдаются санитарно-гигиенические нормы, организм сам препятствует размножению стрептококка.
В качестве профилактики достаточно избегать контакта с носителем заболевания, обрабатывать антисептическими растворами царапины, ссадины и раны, выполнять гигиенические процедуры.
Если у ребенка присутствуют отягощающие факторы:
- Нарушение иммунологической реактивности;
- Общие инфекционные заболевания;
- Хронические кожные болезни, отиты, риниты;
- Длительное воздействие внешних факторов (низкие или высокие температуры, долгое пребывание в воде);
- «Недолеченная» стрептодермия, несоблюдение правил гигиены.
Причины стрептодермии
Возбудители заболевания, микроорганизмы семейства стрептококков, являются типичными представителями условно-патогенной микробной флоры организма – при достаточно напряженном местном иммунитете, целостности кожных покровов и слизистой, нормальном функционировании иммунной системы организма в целом активное развитие и распространение этого микроорганизма ограничивается, и заболевание не развивается.
Возбудитель заболевания – гемолитический стрептококк группы А. Патогенный микроорганизм поражает не только кожные покровы.
Стрептококк является условно-патогенной инфекцией, которая живет на кожных покровах и слизистых примерно 20% детей. Развитие стрептодермии у ребенка возможно только при создании условий, располагающих к стремительному размножению возбудителя.
Это может быть появление ранок, ссадин, микротрещин, укусов насекомых или опрелостей. По этой причине для обработки перечисленных образований необходимо регулярно использовать антисептические препараты до полного восстановления целостности тканей.
Совет: Несмотря на особенности развития стрептодермии, не стоит пытаться постоянно мыть лицо и руки ребенка с мылом. Такой агрессивный уход только уничтожает защитный слой на поверхности тканей и повышает риск развития патологии.
Стрептококк может переходить от одного человека к другому следующими путями:
- Воздушно-капельный. Патогенные микроорганизмы распространяются по воздуху после того, как заразный человек чихнет или покашляет.
- Контактный. Любое тесное взаимодействие ребенка с носителем стрептококка (объятия, поцелуи, держание за руку).
- Бытовой. Через игрушки, посуду и любые вещи, с которыми контактировал носитель.
Нередко стрептодермия у детей приобретает вид эпидемии. Всего один человек способен заразить целую группу в садике или несколько классов в школе. Случаются и семейные случаи заражения.
Путей распространения стрептококковой инфекции существует несколько.
Контактный. Здоровый ребенок заражается при случайном соприкосновении с участком стрептодермии на коже больного.
Контактно-бытовой. Передача инфекции осуществляется через посуду, полотенца, игрушки, которых касался больной.
Воздушно-капельный. Бактерии попадают на кожу ребенка, когда рядом чихает или кашляет больной ангиной, скарлатиной или бронхитом, возбудителями которых также являются стрептококки.
Причины заражения
Основными причинами заражения являются:
- нарушение правил гигиены;
- ослабление иммунитета, причиной которого становятся болезни, наличие паразитов, нехватка витаминов в организме, недостаточное закаливание ребенка, нарушение обмена веществ;
- повреждение кожи (порезы, ожоги, укусы насекомых).
Распространению очагов по коже способствует расчесывание болячек при раздражении их потом, одеждой.
Стрептодермия может протекать как в острой форме, так и в хронической, при которой заболевание проявляется периодическими рецидивами в течение всей жизни.
Первичная и вторичная стрептодермия
Открытые раны, царапины, ожоги, укусы насекомых или наличие других кожных повреждений – вот основные причины стрептодермии, в остальных случаях взрослого человека защищает иммунитет. Если же у взрослого защитные функции организма снижены, то вероятность воспаления возрастает, особенно при наличии:
- сахарного диабета;
- потницы;
- нарушение рН-баланса кожи;
- варикоза;
- регулярных физических переутомлений или стрессов.
Виды и симптомы
Тем не менее, в зависимости от расположения высыпаний, различают несколько клинических форм этого заболевания:

Врачи классифицировали заболевание по нескольким критериям. Они определили, что могут наблюдаться различные виды стрептодермии на лице у взрослого и ребенка.
В зависимости от характера проявления симптомов стрептодермия может быть острой или хронической. В первом случае признаки очень заметны. Но данная форма, в отличие от хронической, легче поддается лечению. При хроническом течении наблюдаются вялотекущие процессы, смена стадий обострения и ремиссии.
Существует несколько видом заболевания, некоторые из которых довольно сложно отличить от других патологий. По этой причине запрещено ставить диагноз ребенку самостоятельно и, исходя из этого, пытаться лечить неэстетичные болячки на детском лице.
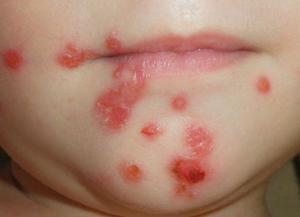
- Щелевидное импетиго. Поражает уголки рта (в народе образования называются «заедами»). Чуть реже встречается на крыльях носа и уголках глаз. Самая легкая форма заболевания, которая при своевременной и правильной местной терапии быстро проходит, не поражая другие участки кожи. В случае, если лечение не помогает, необходимо посетить аллерголога и дерматолога.
- Стрептококковое импетиго. Самый распространенный вид, при котором высыпания образуются на лице, кистях, стопах и в носу. Сначала кожа покрывается мелкими пузырьками с красным воспаленным ободком, заполненные жидкостью. Потом образования лопаются, подсыхают, и формируются болячки, покрытые желтоватыми корочками. Весь этот процесс занимает в среднем 6 дней. После отхождения образований кожа на какое-то время остается розовой, затем приобретает естественный цвет. Зачастую данную форму болезни принимают за герпес или аллергическую реакцию, поэтому начинают лечить неправильно или с опозданием. Из-за чего пятна сливаются и поражают значительную часть кожи.
- Буллезное импетиго. Данный тип заболевания характеризуется формированием довольно крупных пузырьков, заполненных гнойной жидкостью. Процесс их образования сопровождается воспалением, поэтому симптомы более выражены, почти всегда отмечается повышение температуры. Пузыри через какое-то время вскрываются, образовывая язвы. Такие болячки заживают довольно долго и без качественного ухода могут инфицироваться (помимо традиционной терапии обязательно используются антисептические препараты).
Различают несколько видов стрептодермии, которые иногда можно перепутать с другими заболеваниями.
Есть две формы стрептодермии: поверхностная и глубокая.
Симптомы стрептодермии у ребенка, стадии
Выделяют 3 стадии заболевания:

- Буллезная (пузырная). Начальная стадия характеризуется высыпанием пузырьков с гноем в очаге поражения. Сначала появляется красное пятно, а уже через сутки образуется фликтена (пузырь). С течением времени количество пузырьков увеличивается. Размер пузырьков может быть самый различный.
- Небуллезная. Кожа на этой стадии глубоко поражена, пузыри плохо заживают. Образуются язвы — стрептококковая эктима. Вскоре они начинают усыхать.
- Стадия хронического течения. Развивается при запущенном или неправильном лечении. Характеризуется эпизодическими мокнущими высыпаниями.

фото 3
Опираясь на текущие патологические процессы и степень глубины поражения дермы, выделяют три стадии стрептодермии, симптомы у детей проявляются:
1)Пузырной стрептодермией (буллезной – от термина булла-пузырек). Характеризуется поверхностным поражением дермы с образованием мелких пузырьков и небольших островков воспаленной кожи.
Признаки пузырной стрептодермии обусловлены появлением на коже ребенка небольшого красного пятнышка. В течении суток на пятне образуется фликтена (пузырь), окруженный ярко-красным ободком и заполненный гнойно-серозным экссудатом.
По мере развития заболевания, количество пузырьковых высыпаний увеличивается. Они могут быть самых неожиданных размеров – от мизерных, до полутора сантиметров в диаметре.
Первые, появившиеся пузырьки лопаются, изливая желто-коричневый экссудат, который образует корки в виде коросты. При малейшей травме, либо неловком движении, они легко съезжают с места, обнажая воспаленную эритематозную поверхность кожи.
Пузырьковая сыпь способна сливаться, формируя участки поражения различных размеров и конфигураций.
Первичные признаки патологии
Чаще всего на коже у ребенка появляется розовый прыщик, внутри которого находится прозрачная жидкость. Если образование расцарапать, оно покроется желтой корочкой.
При этом бактерии распространятся на другие участки кожи. Дети в этот период часто жалуются на неприятные ощущения, покраснения и зуд.
У взрослых симптомы намного легче.

Симптомы
Стрептодермия имеет определённый инкубационный период, поэтому заболевание проявляет себя не сразу, а через 7–10 дней. Сначала на коже появляются розовые пятна округлой формы.
Спустя несколько дней пятна могут превратиться в пузырьки с гноем. Поэтому важно вовремя начать лечить инфекцию, чтобы заболевание не прогрессировало.
Стрептодермия может протекать в двух формах. Первая — стрептококковый импетиго.
Если инфекция протекает в этой форме, после заживления гнойничков на коже не останется шрамов. При глубокой форме стрептодермии инфекция поражает ростковый слой дермы, из-за чего могут оставаться рубцы.
Если стрептодермия острая, но неглубокая, на коже может остаться временная пигментация. Чем быстрее вы начнёте лечить инфекцию, тем меньше вероятность образования шрамов.


Повышение температуры тела — симптом стрептодермии
Стрептодермия иногда сопровождается ощущением зуда и сухости в области поражённых участков. Зуд особенно беспокоит ребёнка, он начинает расчёсывать места поражения и заболевание прогрессирует.
Детям невозможно запретить трогать места, где чувствуется зуд. Если покровы сильно поражены, может повышаться температура тела, увеличиваются лимфатические узлы.
Эти симптомы более характерны для ребёнка.
При воздействии определённых факторов инфекция может перейти в хроническую стадию. Это усложняет её лечение.
К таким факторам относят переохлаждение и перегрев, варикоз, снижение иммунитета, открытые раненые поверхности и постоянное травмирование кожи. Стрептодермия может приобрести хроническую форму при сахарном диабете.
Инфекция может протекать волнообразно — между рецидивами на месте гнойничков появляются белые корочки.
Хроническая стрептодермия проявляется большими очагами поражённой кожи у ребёнка или взрослого. Язвочки имеют неровные фестончатые края, на периферии находится отслаивающийся слой эпидермиса.
Гнойные пузырьки лопаются и из них вытекает жидкость, которая застывает и превращается в жёлто-коричневые корки. Под коркой находится ярко-розовая эрозивная поверхность.
Если стрептодермия протекает у ребёнка долгий период, кожа в местах поражения приобретает особую чувствительность, из-за чего стрептококковая инфекция перерождается в микробную экзему.
Стрептодермия изначально локализуется в каком-то определённом участке, но может начать распространяться по всему телу, если вовремя не начать лечить инфекцию, из-за пренебрежения правилами гигиены, если лечение назначено неверно.
Особенно чётко это прослеживается у детей, инфицированных стрептодермией. После умывания лица ребёнка, поражённого язвочками, через несколько часов пятна начинают увеличиваться в размерах, на границе со здоровой кожей появляется отёк.
После того как стрептококковая инфекция попадает в детский организм, симптомы начинают проявляться через несколько дней.
Симптомы стрептодермии:
- Появление пузырьков с желтоватой жидкостью, через 2 дня они начинают увеличиваться в размерах;
- Повышение температуры тела;
- Интоксикация;
- Тошнота, рвота;
- Головные боли;
- Ухудшение самочувствия;
- Воспаление лимфоузлов.
Заболевание при правильном и своевременном лечении обычно длится от 3 до 10 дней. Кожа может быть поражена до 50%, все зависит от иммунной системы и формы заболевания.
Специалистами выделяются следующие формы стрептодермии:
- Стрептококковое импетиго;
- Буллезное импетиго;
- Щелевидное импетиго;
- Лишай;
- Турниоль, самая частая форма стрептодермии у детей;
- Стрептококковая опрелость;
- Поверхностный панариций.
Самая частая форма стрептодермии, турниоль, на фото выглядит как воспалившийся панариций, некоторые родители иногда даже не подозревают, что у ребенка развивается такое опасное заболевание, как стрептодермия и занимаются самолечением, что только ухудшает ситуацию.
Симптомы заболевания подразделяются на основные (характерные проявления) и дополнительные (встречаются при многих других детских заболеваниях).
Основные признаки
К ним относятся характерные изменения на коже, которые развиваются постепенно.
Вначале происходит покраснение кожи вокруг ранки. Затем на этом месте появляются пузырьки с желтым содержимым (импетиго). В течение 2 дней их количество увеличивается, и они становятся крупнее. На 3-й день они лопаются.
В зависимости от состояния болячек различают 2 формы стрептодермии: сухую и мокнущую.
Сухая – при разрыве пузырьков жидкость высыхает быстро, образуются шелушащиеся струпья.
Мокнущая – жидкость начинает разъедать кожу, вызывая появление эрозии. Постепенно ранка подсыхает, на ней образуется корочка, которая вскоре отпадает.
Ребенок испытывает сильный зуд, пытается расчесывать болячки. При этом они распространяются на другие участки кожи.
Основные симптомы стрептодермии у детей — гнойно-воспалительные поражения кожи. Им могут сопутствовать такие признаки:
- общая слабость, вялость;
- температура повышенная;
- лимфоузлы увеличенные;
- болит голова, мышцы и суставы.
Нужно показать ребенка врачу, особенно если высыпания обильные, гнойные, сопровождаются повышенной температурой. Диагностировать заболевание может детский врач по характерным поражениям кожи.
Для подтверждения диагноза нужна консультация дерматолога и посев жидкости из пузырьков для выявления стрептококка. Кроме этого, врач назначает общий клинический анализ крови и мочи.
В более редких случаях — анализ на ВИЧ-инфекцию, сифилис.
Самым распространенным проявлением стрептодермии является импетиго. При этом чаще всего поражается тонкая и легкоранимая кожа лица (около носа и рта ) или кожа других открытых участков тела (кисти, стопы, голени) у детей и женщин.
Импетиго характеризуется внезапным началом. На покрасневшем фоне кожи появляется пузырь, размером с горошину, заполненный мутным желтоватым содержимым.
Этот пузырь очень быстро увеличивается в размерах, до 1-2 см, затем вскрывается, обнажая эрозивную поверхность с обрывками эпидермиса по периферии. Практически моментально происходит подсыхание этого элемента с образованием медово-желтых корок.
Метаморфоза этих элементов сопровождается нестерпимым зудом.
Расчёсы способствуют быстрому инфицированию здоровых участков кожи и распространению процесса по периферии, где образуются подобные новые элементы сыпи.
Таким образом образуются обширные очаги поражения. Одним из дополнительных факторов распространения инфекции являются предметы домашнего обихода ( полотенце, наволочка и др.
). В этом случае появляются множественные инфицированные участки кожи, не связанные между собой территориально.
Так развивается картина классического импетиго.
Фото импетиго
Импетиго буллёзное
В последнее время всё чаще стали появляться особенности развития пузырей. При пузырной форме импетиго появляются элементы сыпи-пузыри с более плотной покрышкой.
Такой элемент не имеет тенденции к периферическому росту и вскрытию. При этом на коже тела и рук отмечаются многочисленные мелкие пузыри с серозно-гнойным содержимым.
Такие пузыри с плотной покрышкой нередко поражают околоногтевой валик. Внешне это выглядит, как пузырь подковообразной формы с соответствующим содержимым.
Такая форма поражения кожи стрептококком называется турниоль. Нередко можно встретить пузыри, больших размеров, подсыхающие в центре, а по периферии окруженные валиком, содержащим серозно-гнойное содержимое.
Чаще всего при импетиго пациентов беспокоит зуд и сухость пораженных участков. Иногда, у детей, при обширных поражениях кожи и при наличии сопутствующих заболеваний, может быть повышение температуры и увеличение лимфатических узлов, близко расположенных к очагам поражения.
Как упоминалось выше, первые симптомы стрептодермии – розоватые пятнышки, незначительный зуд и шелушение. Затем в очагах поражения начинают образовываться пузырьки небольшого диаметра с жидкостью мутновато-желтого цвета.
Если болезнь вовремя не начать лечить, то пузырьки могут сливаться, задевая все большие участки кожи. После того как экзема подсохнет, на поверхности появляются чешуйки, напоминающие лишай.
Может проявляться стрептодермия на лице, груди, спине, животе, конечностях и крайне редко на половых органах взрослого человека. Однако вне зависимости от места локализации, симптомы и признаки всегда остаются одинаковыми. Стоит отметить, что в детском возрасте стрептодермия нередко может начинаться с других проявлений, например:
- признаков общей интоксикации организма: тошноты, слабости, головокружения;
- повышенной субфебрильной температурой тела, как правило, до 38-39 градусов;
- увеличением лимфатических узлов, в местах появления покраснений.
Сухая стрептодермия
Заболевание начинается с ухудшения общего состояния, ребенок капризничает, жалуется на зуд, расчесывает участки кожи.
Температура тела может быть субфебрильной или повышенной до 38, лимфоузлы увеличиваются. На коже появляются очаги воспаления — фликтены. Каждый вид стрептодермии имеет свои особенности.
Импетиго
Существует достаточно много заболеваний, симптомы которых похожи на данную болезнь. Сухая стрептодермия вызывает достаточно серьезные нарушения, а в детском организме они протекают в более тяжелой форме.
Первые её признаки выглядят примерно так:
- шелушащиеся покраснения, которые имеют округлую форму, дерматит;
- наличие фликтен – пузырьков, размеры которых колеблются от нескольких миллиметров до нескольких сантиметров;
- кожа становится сухой;
- лимфатические узлы — больше нормы;
- пораженный участок болит, есть отеки;
- зуд кожи;
- высокая температура, поднимается до 38°С.
Также общее недомогание, боль в суставах, мышечная боль, боль в голове могут свидетельствовать о протекании инфекционного заболевания.
Это общие симптомы, которые встречаются во многих болезнях, поэтому более конкретную информацию можно получить, разобравшись в видах и формах данной патологии.
Диагностика
Грамотный врач будет опираться на данные нескольких методов диагностики:
- Клинические признаки. По внешним проявлениям инфекционного процесса (характер высыпаний, локализация) можно установить природу заболевания.
- Бактериологический метод. Для посева берется соскоб с кожи, содержимое пузырьков или гнойное отделяемое эрозивных повреждений кожи. Для правильного назначения терапии определяется чувствительность к антибиотикам.
- Дополнительные методы диагностики. Делают анализ на яйца глист, общий и биохимический анализ крови, общий анализ мочи. По результатам судят об активности воспалительного процесса и проводят корректировку выбранного лечения.
- Дифференциальная диагностика. Нельзя забывать, что под стрептодермию «маскируются» и другие заболевания, такие как: грибковое поражение эпидермиса, сифилис, стафилококковая пиодермия, ветрянка, герпетические высыпания в уголках рта.

Стрептодермия имеет клиническую картину, по которой и диагностируется инфекция. Для подтверждения диагноза проводят исследование под микроскопом и бактериологическому посеву соскоба.
В материале, который берётся при соскобе, обнаруживаются стрептококки. Микроскопическое исследование проводится перед назначением лечения.
Диагноз может не подтвердиться, если пациент проводил лечение инфекции антибактериальными мазями. В таком случае заболевание диагностируют по внешним признакам.
Самостоятельное лечение усложняет постановку диагноза.

Исследования под микроскопом и посевы необходимы для исключения похожих на стрептодермию заболеваний — различных видов дерматита, некоторых видов лишая и других грибковых заболеваний.
Подробная беседа с пациентом и проведение необходимых исследований позволяет узнать точный диагноз и назначить адекватное лечение.
Перед тем, как начинать лечение, врач должен подтвердить наличие стрептодермии. Дерматолог назначает различные обследования, позволяющие выявить причину высыпаний на лице. Среди них выделяют:
- осмотр кожных покровов на предмет пузырей и корок, эрозий;
- посев жидкостного включения для определения типа возбудителя и его чувствительности к антибиотикам;
- обследование органов желудочно-кишечного тракта, в том числе в ходе ФЭГДС (при хроническом заболевании);
- копрограмму;
- анализы крови (общий, на гормоны, на определения уровня глюкозы);
- анализ кала для выявления гельминтного поражения.
Анализы требуются не во всех ситуациях. Если течение заболевания осложнено, то без них не обойтись. Только после этого врач может назначить медикаментозные препараты.
Как только Вы заподозрили у ребенка стрептодермию, рекомендуется сразу же показать его специалисту. При помощи лабораторного исследования, жалоб и визуального осмотра врач сможет поставить диагноз.
В зависимости от формы заболевания будут назначены медицинские обследования:
- Анализ крови: биохимический и общий;
- Анализ мочи: общий;
- Анализ кала: выявление яиц глистов.
По усмотрению специалиста могут быть назначены дополнительные медицинские обследования и анализы. От правильной постановки диагноза зависит своевременное лечение.
По характеру проявлений это заболевание может быть похоже на некоторые другие. Например, подобные высыпания появляются при герпесе – вирусном заболевании, при которым требуется применение специальных противовирусных препаратов.
Сыпь различного характера появляется при ветряной оспе, аллергии, сифилисе.
Чтобы назначить правильное лечение, проводится общий анализ крови и мочи на лейкоциты, биохимический анализ на сахар. Исследуется кал на наличие яиц паразитов.
В некоторых случаях делается посев содержимого пузырьков для обнаружения стрептококков и определения чувствительности к различным антибиотикам. Проводится микроскопический анализ чешуек, чтобы определить природу патологии.
При подозрении на наличие сифилиса или ВИЧ-инфекции проводится анализ крови методами ИФА и ПЦР.
В связи с тем, что стрептодермия является острым поражением кожи и имеет тенденцию к быстрому распространению, то при появлении таких симтомов, как пузырь и зуд необходимо незамедлительно обратиться к врачу.
В данном случае, для подтверждения диагноза будет назначено микроскопическое и микологическое исследования чешуек кожи. Понятно, что самолечение при этом недопустимо, поскольку при использовании антибактериальных мазей диагноз может не подтвердиться.
Постановка диагноза проводится после очного осмотра доктором кожных покровов ребенка.
По внешнему виду поражений (трещины, корочки, пузырьки, эрозии) определяется тип стрептодермии.
Для определения типа микроорганизма-возбудителя берут материал для бактериологического посева и антибиотикограммы. Также доктор выписывает направление на общий анализ крови.
Стоит помнить и том, что самолечение грозит вашему здоровью. Неправильно подобранный препарат, возможно, не причинит смерти, если он не противопоказан в вашем случае, но речь идет о коже.
Если не обратиться к врачу за профессиональной помощью, особенно, если форма заболевания тяжелая, то могут остаться шрамы, есть риск потерять красоту и эстетичность, возможны рецидивы.
Первая диагностика, которая проводится – это ваши наблюдения за своим состоянием. Если появились признаки болезни, вы можете посмотреть фото, чтобы знать, как выглядит стрептодермия, прочитать информацию о симптомах и причинах появления, чтобы иметь понятие, что это такое.
Лечение
Придерживаться схемы лечения необходимо с начальной стадии и до полного выздоровления. Рассмотрим основные звенья терапии:
- не мочить места воспаления, так как стрептококк обожает влагу и прекрасно размножается в такой среде;
- подсушить очаги инфекции, осторожно протирая или промакивая марлевой салфеткой кожу и используя для этого специальные медикаменты, о которых поговорим ниже;
- дать ребенку антибиотик для приема внутрь;
- нанести на пораженные участки антибактериальную мазь;
- использовать поливитаминные комплексы для поднятия внутренних сил детского организма.
Лекарственные препараты
Существует множество различных препаратов для лечения стрептококковой инфекции кожи. Рассмотрим те, которые лучше всего подходят детям:
- В качестве подсушивающих средств можно использовать зеленку или салициловый спирт, Фукорцин.
- Для лечения стрептодермии назначают антибиотики пенициллинового ряда — Амоксиклав, Аугментин, Флемоксин. Если у малыша аллергия на пенициллин, то применяются препараты других групп, например, цефалоспорины — Цефтриаксон, Цефазолин.

Приведем основные дозировки препаратов:
- Амоксициллин (детям до 2 лет 20 мг на килограмм тела, от 2-5 лет по 125 мг);
- Ципрофлоксацин (от 5 лет по 20 мг на килограмм массы тела);
- Эритромицин (до 14 лет по 20–40 мг на кг массы тела, следует разделить на три приема);
- Флемоксин Солютаб (30–60 мг на килограмм массы тела, делят на два – три приема);
- Аугментин (в виде сиропа: от девяти месяцев до двух лет 2,5 мл, с 2 до 7 лет 5 мл);
- Сумамед (разрешен для детей от 6 месяцев в виде суспензии).
Всегда следуйте инструкции к препаратам. Не забывайте о витаминных комплексах, содержащих аскорбиновую кислоту, витамины группы А, В. Лечить стрептодермию необходимо под контролем врача.
Мази для наружного применения
Лечение стрептодермии не обойдется без мазей, в состав которых могут входить антибиотики. Бояться применять подобные формы не стоит. В совокупности с препаратами для приема внутрь будет достигнут максимально положительный эффект в короткие сроки.
Наиболее часто назначают Левомеколь, Тироуз гель, Синтомициновую мазь, Банеоцин (многие отдают предпочтение именно ему). Наносят их после гигиенических процедур и подсушивания (даже на волосистую часть головы). Если лечение производится на конечностях, желательно использовать марлевые повязки.

Народные средства
Для родителей, которые не хотят прибегать к традиционным методам лечения стрептодермии у детей, существуют альтернативные средства, которые тоже помогают вылечить это заболевание. Это различные настои, отвары, мази из растений и натурального сырья. Все это можно приготовить в домашних условиях, используя подручные средства. Рассмотрим несколько примеров:
- Отвар на основе дубовой коры. Берем 1 ст. л. измельченной дубовой коры заливаем 0,5 л воды, кипятим в течение получаса. Затем необходимо охладить и процедить. Приготовленным раствором обрабатывать пораженную кожу 2 раза в сутки — с утра и вечером, перед сном. Кора дуба обладает эффективными противовоспалительными свойствами.
- Отвар из череды также можно использовать для примочек. Траву поместите в стеклянную посуду с водой и на водяной бане томите в течение 40 минут. На 20 г сырья – 300 мл воды. После остывания процедите и применяйте для примочек на вымытой коже.
- Для более быстрого заживления ран приготовьте отвар из шалфея. Необходимо 0,5 стакана измельченного растения залить 500 мл воды и в течение 10 минут кипятить. Приготовленный отвар (обязательно процеженный) давать пить ребенку в перерывах между едой (порция для разового приема – 70-100 мл). Жмых заверните в марлю и используйте для примочек.

- Отвар коры лещины. Для его приготовления измельченную кору (1 часть) залить водой (10 частей) и 30 минут прогревать на водяной бане. Затем отвар нужно процедить. Давайте малышу после еды 4-5 раз в сутки по 2 ст. л.
- В домашних условиях можно приготовить и мазь. Для детей, которые не страдают аллергией на мед, существует вкусное лекарство — мазь из меда и гранатового сока. Смешайте равные части компонентов и смазывайте кожу не реже трех раз в день.
- Еще вариант — эвкалиптовая мазь. Чтобы ее приготовить, измельчите листья эвкалипта, залейте очищенным оливковым маслом один к одному и настаивайте не менее трех дней. Затем в полученную смесь добавьте кору дуба, которую перед этим тоже нужно приготовить (кусочки коры запеките в духовке, затем измельчите их до состояния порошка и заваривайте в кипятке 40 минут). После этого все ингредиенты смешайте. Эвкалиптовая мазь быстро устраняет проявления стрептодермии.
Как лечить пиодермию мы выяснили, но сколько времени уйдет на устранение симптомов? Длительность лечения стрептодермии зависит от тяжести процесса, площади поражения кожи, состояния иммунной системы. Если успеть перехватить заболевание на ранних стадиях, то можно добиться успеха уже на десятый день.
Кроме того, на сроки лечения влияет лекарство, которое вы выбрали. Антибиотики принимают от 5 до 14 суток, мази с антимикробным эффектом — до полного исчезновения симптомов пиодермии.
Что делать, если у вашего ребенка появилась эта болезнь? Независимо от локализации очагов высыпаний на коже и их количества, при выявлении стрептодермии обязательно назначение лечения этого заболевания.

Склонность многих людей к экспериментам часто вредит больным. При обнаружении первых признаков стрептодермии нередко в ход идут непроверенные домашние средства, сомнительные настойки и мази.
Многие без результатов бакпосева самостоятельно назначают себе антибиотики. Как быстро вылечить стрептодермию?.
Запомните! Советы неспециалистов часто приводят к осложнениям. Посетите дерматолога и следуйте его рекомендациям.
Как лечить стрептодермию у взрослых:
- При первых признаках заболевания накладывайте повязки с водным раствором (0,25 нитрат серебра или 1–2% резорцин). Как только повязка высыхает, меняйте на новую. Длительность сеанса – полтора часа, перерыв между процедурами – 3 часа. Влажно-высыхающие повязки уменьшают воспаление, ослабляют зуд, заживляют язвочки.
- Во время смены повязки протирайте здоровые участки кожи вокруг пузырей салициловым или борным спиртом.
- Смазывайте места эрозий тетрациклиновой или стрептоцидовой мазью. Каждая повязка накладывается на 12 часов.
- Засохшие корки обработайте дезинфицирующими средствами: эритромициновой мазью, риванолом (3%).
- При сильном воспалении прилегающих участков врач назначит сильнодействующие гормональные мази Лоринден А, С, Тридерм. Длительное применение ведёт к истончению кожи. При использовании гормональных препаратов обязателен контроль дерматолога.
- При увеличении лимфатических узлов, повышении температуры принимайте антибиотики. Препараты группы цефалоспоринов или пенициллинов назначит врач по результатам бакпосева.
- Для уменьшения зуда принимайте антигистаминные препараты: Кларитин, Супрастин, Телфаст.
- Соблюдайте щадящую диету. Блюда варите на пару или запекайте.
- Принимайте витамины и иммуномодулирующие препараты.
- Доказано эффективное действие пирогенала.
После снятия острого воспалительного процесса врач часто назначает физиотерапевтические процедуры. Наибольший антибактериальный эффект даёт УФ-облучение поражённых мест.
Полезные советы:
Инфекционное заболевание при отсутствии своевременного лечения негативно влияет на плод. Симптомы стреплодермии заставляют будущую маму нервничать и волноваться за здоровье малыша.
Основные правила лечения стрепдотермии при беременности:
- При первых признаках поражений кожи обращайтесь к врачу. Лечить беременных может только дерматолог высокой квалификации.
- Пейте антибиотики, назначенные врачом. В большинстве случаев заболевание успешно лечат местные антибактериальные препараты.
- Не вскрывайте пузыри самостоятельно.
- Обрабатывайте здоровую кожу дезинфицирующими средствами.
- Поражённые участки закрывайте стерильными повязками.
- Пейте витаминные препараты.
- Старайтесь не расчёсывать язвы – инфекция распространится на новые участки.
Лечение, назначенное дерматологом, направлено не столько на устранение внешних проявлений болезни, сколько на ликвидацию патогенных микроорганизмов. Если их не уничтожить, то сыпь будет вновь появляться и распространяться на другие области кожи.
Терапия производится с помощью препаратов системного и местного воздействия. На поверхность кожи можно наносить средства различных форм, которые позволяют устранить пузырьки или корки.
- Очаги поражения необходимо смазывать борным спиртом, салициловой кислотой два раза в день.
- Зону в области рта обрабатывают азотнокислым серебром (1%) три раза в день.
- Если пузыри лопнули, к поверхности кожи можно прикладывать марлю, на которую нанесена тетрациклиновая или стрептоцидовая мазь.
- Корки необходимо накрывать повязками с дезинфицирующими растворами.
- Места, где локализуется сыпь, можно смазывать антисептиками (левомицетиновый спирт, фукорцин, мирамистин, раствор перманганата калия).
- Пораженную кожу можно смазывать средствами левомиколь, линкомициновая и эритромициновая мази. Они содержат в составе антибиотик, который устраняет негативное влияние стрептококка.
Все средства отлично заживляют раны, подсушивают мокнущие участки.

Кожу можно смазывать стрептоцидовой мазью
Человек ощущает сильный зуд, то это может привести к нервным расстройствам и психозу. Поэтому рекомендуется проводить лечение с помощью антигистаминных препаратов Зиртек, Зодак, Супрастин.
Лечение стрептодермии у детей начинается с подтверждения диагноза. Только врач может прописать необходимые препараты и порекомендовать эффективные манипуляции. Независимо от формы заболевания, терапия должна включать применение следующих групп медикаментозных средств:
- Местные антисептики жидкой консистенции. Это может быть 2% салициловый спирт, 3% перекись водорода, зеленка, марганцовка или борная кислота.
- Мази с антибактериальными свойствами. Цинковая, тетрациклиновая, синтомициновая и другие.
- Гормональные антибактериальные мази. Тридерм, Преднизолон, Канизон плюс.
- Антибиотики. Пенициллины, макролиды, цефалоспорины.
В домашних условиях терапия имеет следующий вид:
При видимом покраснении кожи рекомендуется обратиться за консультацией к дерматологу. Это может быть обычное раздражение, как следствие повышенной чувствительности кожных покровов к внешнему фактору; но также не стоит исключать необходимость быстрого лечения стрептодермии консервативными методами в домашних условиях. Первым делом требуется определить форму болезни, а дальше придерживаться представленных ниже правил:
- Запрещено мочить очаги патологии, иначе при лечении они продолжат увеличиваться в размерах и беспокоить, приводя к тяжелой форме стрептодермии.
- Не расчесывать бляшки, иначе можно повторно занести в ранки опасную инфекцию. Чтобы снизить интенсивность симптомов стрептодермии, есть смысл при домашнем лечении задействовать антигистаминные средства.
- Поскольку стрептококк отличается повышенной живучестью, у пациента должны быть отдельные постельные и банные принадлежности, посуда и минимальный контакт с окружением.
- Положено придерживаться лечебной диеты, чтобы исключить поступление продуктов питания, которые лишь усиливают острую аллергическую реакцию;
- Принимать медикаменты и использовать народные средства для лечения разрешено после консультации с дерматологом, проводится диагностика организма.
Исключив воздействие провоцирующих факторов, необходимо использовать лечебные мази и пить таблетки, чтобы кожные покровы восстановили свою целостность, приобрели здоровый внешний вид.
Предварительно требуется определить, насколько чувствительная кожа к натуральным или синтетическим веществам в составе предписанного лекарства, и только потом обрабатывать им обширные очаги стрептодермии.
При терапии обязательно соблюдение правил личной гигиены.
Лечение стрептодермии в домашних условиях длительное, но безопасное. Чтобы вылечить характерные высыпания на дерме, растворы с антисептическим действием больной должен использовать наружно, а против инфекции и для укрепления иммунитета пить таблетки.
Не лишним будет прием витаминов, которые можно черпать из продуктов питания или покупать в таблеточной форме.
Однозначного ответа на вопрос, сколько лечится стрептодермия, не существует, поскольку все зависит от возраста пациента и состояния здоровья. Например, в детском возрасте болезнь протекает без осложнений, но пациент затягивает процесс выздоровления постоянным желанием почесать бляшки.
Взрослым сложнее, поскольку, подобно ветряной оспе, врачи не исключают неприятные последствия.
Старшему поколению тоже требуется что-то немедленно делать при выраженной симптоматике болезни, иначе количество бляшек на теле только увеличивается. Лечение стрептодермии у взрослых начинается с устранения застывших корочек, после чего кожу пациента требуется дополнительно обработать антисептиками.
Только после очищения зараженной поверхности врач наносит на очаги патологии лечебные мази с антибактериальным эффектом, проводит симптоматическую терапию стрептодермии при соблюдении правил личной гигиены.
Антибиотики
Правильное лечение может быть назначено врачом, после постановки точного диагноза. Медикаментозное лечение заключается в обработке различными мазями пораженные участки тела, применение антигистаминных средств, антибиотиков, поливитаминов, иммуномодуляторов.
Мази и растворы:
- Раствор салициловой кислоты;
- Тетрациклиновая мазь — наносят на пузырьки после того, как они лопнут;
- Растворы антисептики: Мирамистин, Фукорцин, Левомицетиновый раствор;
- Мазь-антибиотик: Банеоцин, Левомеколь, Эритромициновая и Линкомициновая.
Действие препаратов:
При лечении стрептодермии у детей используются антибиотики, проводится дезинфекция очагов поражения йодом или водными растворами антисептиков. Как правило, детей лечат в домашних условиях.
Местное лечение
Таблица — Обзор препаратов для лечения стрептодермии
| Группа препаратов | Название |
|---|---|
| Местные жидкие антисептики | Борная кислота, марганцовка, зеленка, перекись, салициловый спирт 2% |
| Антибактериальные мази | Тетрациклиновая, неомициновая, гентамициновая, эритромициновая, банеоциновая, левомицетиновая, синтомициновая, цинковая и другие |
| Антибактериальные мази с гормонами | «Канизон плюс», «Флуметазона пивалат», «Лоринден С», «Преднизолон», «Тридерм» и другие |
| Антибактериальные препараты | Группа пенициллинов: «Аугментин», «Амосин», «Амоксициллин», «Хиконцил», «Флемоксин Солютаб»; группа макролидов: «Сумамед», «Эритромицин», «Азитромицин», «Азитрал», «Зитролит», «Кларитромицин», «Клацид», «Фромилид»; группа цефалоспоринов: «Цефалексим», «Супракс», «Цефорал Солютаб», «Панцеф», «Ципрофлоксацин» |
Особенности лечения в домашних условиях.
Для исключения периферического распространения кожа вокруг очага протирается дезинфицирующими растворами (борным или салициловым спиртом) при каждой смене повязки, а именно 2 раза в день.
Лечение стрептодермии у ребенка направлено на ликвидацию возбудителя, укрепление защитных функций иммунитета и купирование основной симптоматики. В качестве системной терапии назначаются:
Зачастую важно не только знать, как выглядит болезнь, что ее вызывает, какие признаки отличают ее от банального герпеса, но и чем лечить стрептодермию у взрослых.
Простые народные средства могут служить только дополнением к качественной терапии медикаментами разных групп. Как правило, при легкой степени поражения врачи выписывают антибактериальные мази.
Лечение стрептодермии у взрослых в запущенной стадии проводится исключительно антибиотиками.
Антибиотики внутрь
Немаловажную роль в лечении у детей стреподермии в домашних условиях играют средства народной медицины. В старину наши предки имели под рукой только такие лекарства и успешно излечивали с их помощью даже самые сложные кожные патологии.
Для того чтобы в домашних условиях лечить стрептодермию у детей, можно воспользоваться травяными настоями, отварами, мазями, приготовленными самостоятельно:.

Как вылечить стрептодермию? Вот некоторые способы:
Обратите внимание на эти рекомендации:
К местным препаратам относят мази и специальные растворы, которыми необходимо обрабатывать пораженные участки кожи несколько раз в день. Выздоровление наступит намного быстрее, если включить в лечение мази, которые содержат в своем составе антибиотики.
Они останавливают распространение инфекции, а также подсушивают высыпания.
Мази, применяемые при стрептодермии
Существует множество мазей, которые назначаются врачами дерматологами, детям при стрептодермии.
К ним относятся:
- Мази-антисептики:
- Мази-антибиотики:
- Баниоцин;
- Левомеколь;
- Стрептоцидная мазь;
- Тетрациклиновая мазь;
- Эритромициновая мазь;
- Фуцидин;
- Растворы-антисептики:
- Мирамистин;
- Раствор салициловой кислоты.
Банеоцин
Мазь Банеоцин содержит в своем составе антибиотик и используется для наружного применения для лечения многих кожных заболеваний, в том числе и при стрептодермии. Данная мазь совершенно безопасна, благодаря чему, ее выписывают даже новорожденным детям.
Банеоцин отлично борется с различными микроорганизмами, что способствует быстрому выздоровлению и легкому течению болезни. Мазь можно приобрести в любой аптеке, отпускается без рецепта врача.
Эритромициновая мазь
Антибиотики при лечении такого заболевании, как стрептодермия, назначаются исключительно специалистом, если местной терапии недостаточно. Стоит отметить, что все антибиотики имеют противопоказания и побочные действия, именно поэтому детям тщательно подбирается курс антибиотиков.
Антибактериальные препараты ускоряют выздоровление. Чаще всего для лечения данного заболевания применяются антибиотики пенициллиновой группы. Курс антибактериальной терапии обычно длится около 5 дней, если эффекта нет, то необходимо поменять антибиотик.
Антибиотики:
- Банеоцин;
- Амоксицилин;
- Циплофлоксацин;
- Эритромицин;
- Аугментин.
Лечение в домашних условиях
Стрептодермия – заболевание, при котором к использованию народных рецептов нужно подходить очень осторожно. Правильно подобранные средства хорошо снимают воспаление и подсушивают язвочки.

Применение непроверенных рецептов лишь навредит больному и вызовет осложнения. Врачи рекомендуют применять лекарственные травы.
Добавлять в схему интенсивной терапии такие лекарственные средства можно только при участии специалиста и отсутствии аллергической реакции на растительные компоненты.
Необходим комплексный подход к проблеме для ускорения результата, поскольку пациент произвольно чешет очаги патологии, заносит инфекцию с последующим нагноением дермы.
Народная медицина против стрептодермии подскажет несколько эффективных рецептов, которые очищают кожу, делают ее ровной, гладкой и здоровой.
Осложнения стрептодермии
При наличии крупных очагов и/или поражении глубоких слоев кожи стрептококковая инфекция несет в себе достаточно опасные осложнения, особенно для малышей. К ним относятся:
- гломерулонефрит;
- воспаление сердечных оболочек (возможно развитие стрептококкового ревматизма сердца);
- скарлатина;
- глубокие шрамы и рубцы;
- сепсис — это состояние, когда стрептококк циркулирует в кровяном русле, поражая абсолютно все ткани организма (без экстренной помощи ребенок может погибнуть).
При неправильном и несвоевременном лечении последует микробная экзема. Диагностировать осложнение можно по каплям серозной жидкости, которая выделяется на покрасневшем фоне микроэрозий.
При аллергологической настроенности пациента и при неправильно и несвоевременно проводимом лечении стрептококковое поражение может привести к повышенной чувствительности кожи к микробам и вызвать более сложное для лечения заболевание — микробную экзему.
О присоединение к основному процессу экземы можно судить по появлению на покрасневшем фоне микроэрозий, с которых отделяются капли серозной жидкости.
Профилактика
Профилактика стрептодермии заключается в следующем:
- соблюдать правила личной гигиены;
- ежедневно умывать ребенка теплой водой, обязателен и прием душа или ванны;
- мыть руки после улицы, коротко стричь ногти;
- нательное белье менять каждый день;
- своевременно и правильно лечить воспалительные поражения кожи;
- вести здоровый образ жизни;
- проводить свободное время на свежем воздухе;
- заниматься спортом;
- с самого рождения закаливать ребенка;
- обеспечить малышу правильное и полноценное питание.
https://youtu.be/PeDHshkHy1A
В очаге инфекции обязательно назначение карантина – детей разобщают не менее, чем на 10 дней (на срок максимальной продолжительности инкубационного периода).
В процесс лечения обязательно использования лечебной диеты, состоящей из легкоусвояемой и питательной пищи, в которой обязательно ограничение сладостей, жирной и острой пищи.
Меры предосторожности очень простые:
- Регулярно мойте руки.
- Ухаживайте за кожей.
- Повышайте иммунитет.
- Своевременно обрабатывайте ранки, порезы, царапины.
- Следите за работой эндокринной системы.
- Правильно питайтесь.
- Учите детей правилам личной гигиены.
- Не пользуйтесь чужой посудой и полотенцами.
Теперь вы знаете, как лечить стрептодермию с помощью лекарственных препаратов и народных средств. Старайтесь предупредить заболевание. При первых признаках поражений кожи обращайтесь к врачу-дерматологу.
Телепередача «Жить здорово» о стрептодермии:
Чтобы влияние стрептококка не проявилось вновь, необходимо соблюдать некоторые правила профилактики.
- Важно соблюдение санитарно-гигиенических норм. Не стоит использовать чужие полотенца, расчески.
- Умывания должны производиться теплой водой и дегтярным, серным или резорциновым мылом.
- Необходимо вести здоровый образ жизни: заниматься спортом, устраивать длительные прогулки, закаляться, сбалансированно питаться.
- При наличии ран на лице необходимо использовать антисептические растворы (Хлоргексидин, Мирамистин, раствор бриллиантового зеленого).
- Обязательно нужно лечить любые хронические и инфекционные заболевания до конца.
Стоит помнить, что самолечение может привести к ухудшению ситуации. Поэтому при появлении неприятных симптомов на лице нужно посетить дерматолога.
Чтобы исключить из жизни ребенка заражение таким неприятным заболеванием, как стрептодермия, необходимо соблюдение правил личной гигиены, а также рекомендуется:
При стрептодермии противопоказаны водные процедуры. Тело ребенка можно обтирать настоем ромашки или череды, обходя участки поражения.
Ребенок должен пользоваться отдельным полотенцем, игрушки необходимо дезинфицировать.
Важно следить, чтобы ребенок не расчесывал ранки.
Важнейшей мерой профилактики является тщательное соблюдение правил гигиены. Место укуса насекомого или пореза необходимо обрабатывать антисептическим средством или противовоспалительной мазью (синтомициновой, например), чтобы предотвратить попадание инфекции в ранку.
Важную роль играет закаливание ребенка и укрепление иммунитета.
При этом заболевании ребенку нельзя давать такие продукты, как шоколад, сладости, жареную или острую пищу.
Гигиена и профилактика — два важных условия успешного лечения стрептодермии. Что они подразумевают?
- Индивидуальная посуда и полотенце для рук. Должны использоваться и находиться отдельно от другой посуды и полотенец. После использования посуду нужно тщательно мыть, полотенце менять.
- Игрушки. Оставить только те, которые можно мыть. Другие игрушки лучше убрать с поля зрения.
- Частая смена постельного белья и одежды. Все необходимо проглаживать.
- Нельзя мочить водой пораженные участки кожи. Несколько дней ребенка не купают, только протирают влажным полотенцем здоровую кожу.
- Следить, чтобы ребенок не расчесывал болячки. Лучше использовать отвлекающие моменты, а не строго запрещающие.
Все эти меры связаны с высокой заразностью стрептодермии. Если их не выполнять, то заболевание будет длиться намного дольше.
Кроме того, могут заразиться другие члены семьи. Однако есть и такое мнение: через сутки после начала приема антибиотика ребенок уже считается незаразным, если, конечно, антибиотик эффективный.
Чем лечить стрептодермию у детей? Поскольку это заболевание бактериальной природы, логичной будет антибактериальная терапия. Важно также соблюдать правила личной гигиены, содержать в чистоте одежду и постель ребенка, не давать ему расчесывать ранки на коже.
В детских дошкольных учреждениях детей, больных стрептодермией изолируют и назначают карантин на 10 дней.
Здоровый образ жизни, сбалансированное питание и регулярный гигиенический уход за являются хорошими условиями для невосприимчивости кожи к стрептококковому поражению.
Ввиду высокой заразности стрептодермии, больные дети должны быть изолированы от коллектива. Общение с контактными детьми должно быть изолировано карантином на десятидневный срок. На весь период лечения необходимо соблюдение тщательных мер гигиены.
Для предотвращения распространения патологии, личные вещи, игрушки и посуда ребенка подлежат тщательной обработке и дезинфекции. У больного ребенка должно быть сбалансированное питание, насыщенное витаминами и белками.
Для повышения защитных функций иммунитета необходимы меры по укреплению и закаливанию организма.
В подавляющем большинстве, детская стрептодермия успешно излечивается. Проявление хронических стадий и рецидивов, отмечается у социально неблагополучных и ослабленных деток.
Кроме основных этапов лечения, каждый должен знать главные правила, которые помогают вовсе предотвратить появление болезни. Профилактика стрептодермии заключается:
- в необходимости тщательно вымывать руки с мылом после посещения общественных мест, туалетов, транспорта;
- отучится от привычки постоянно трогать лицо, расчесывать, выдавливать или расцарапывать кожу;
- в поездках всегда иметь при себе антисептические растворы, антибактериальные салфетки, регулярно обрабатывать ими открытые участки тела, особенно у детей;
- всегда промывать царапины, раны или трещины раствором перекиси водорода, йодом или медицинским спиртом;
- следить за своим рационом питания, есть богатую витаминами и минералами пищу;
- соблюдать правила личной гигиены;
- при малейших ухудшениях самочувствия, появления дискомфорта или других признаков немедленно обращаться к врачу и начать лечение.
Стрептодермия у детей быстрее поддается лечению, если ребенку назначается специальная диета. Обычно больному ребенку назначается очень строгая диета, исключающая употребление всего сладкого и мясного. Диета включает в себя мягкую пищу, приготовленную без соли, на пару.
Если лечению сопутствует грамотная профилактика, то стрептодермия у деток исчезает без последствий. Также профилактика купирует риск развития рецидивов.
В первую очередь профилактика предполагает следование гигиеническим рекомендациям. Одежда и игрушки ребенка должны быть тщательно обработаны антимикробными препаратами.
Учитывая то, что эта аномалия очень заразна, больной ребенок должен быть изолирован от остальных детей до полного выздоровления. Минимальный срок карантина — 10 суток.
Взрослым и детям профилактические меры предназначены одинаковые:
- Соблюдение санитарно-гигиенических норм. Особенно стоит следить, чтобы дети регулярно мыли руки, а ранки, ссадины, укусы должны быть во время обработаны.
- Ведение здорового образа жизни. Алкоголь, курение, наркомания — причины не только стрептодермии, которая по сравнению с другими возможными болезнями выглядит не так страшно. Она может появиться в тяжелой форме, что оставит очень неприятные воспоминания и шрамы. К здоровому образу жизни относятся занятия спортом, пребывание на свежем воздухе, это отлично укрепит иммунитет.
- Правильное питание. Особенно стоит следить за наличием в организме всех необходимых витаминов, то есть отрегулировать меню так, чтобы витамины поступали и приносили пользу.
- Своевременное лечение всех заболеваний. Как известно, эта болезнь может появиться на фоне других. Если их не лечить, то ситуация только усугубится.
Оставить комментарий